- 作者 / 照護線上編輯部
- 本文轉載自 Care Online 照護線上《對抗晚期肺腺癌,標靶藥物接力治療,胸腔專科醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

「從 X 光片看起來,應該是肺腺癌…」醫師臉色凝重地說。
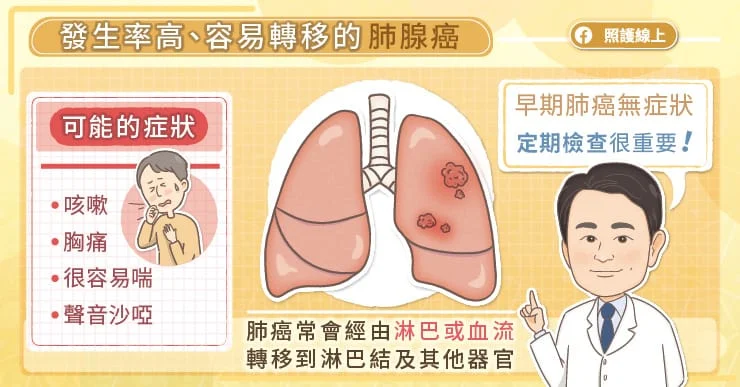
八十歲的張女士,因為呼吸困難、喘不過氣,而被送到急診室。胸部 X 光顯示左肺有顆五公分大的腫瘤,且有大量惡性胸水。
突如其來的壞消息讓家屬很震驚,一陣沉默後,張女士的大兒子問,「醫師,請問大概…可以撐多久?」
「欸…」醫師思索著該如何回答。
「我們知道不太樂觀,」大兒子說,「但是因為曾孫就快出生了,她非常期待…」
晚期肺腺癌存活率低、容易轉移,因此第一線的標靶用藥選擇,是影響整體治療成效的關鍵。肺腺癌發生時通常沒有症狀,等到出現咳嗽、呼吸困難時,大多已是晚期。亞東醫院胸腔內科病房主任暨肺癌團隊召集人張晟瑜醫師表示,考量張女士年紀較大,恐怕無法承受化學治療,經討論後,決定做切片檢查,並利用次世代基因定序(Next Generation Sequencing,NGS)進行基因檢測,看看是否有機會接受標靶治療。
基因檢測結果顯示其肺腺癌細胞之 EGFR 基因具有 DEL-19 突變,所以便開始使用第二代口服標靶藥物治療,張晟瑜醫師回憶,張女士對標靶藥物的反應很好,幾個月後肺部腫瘤從原來的五公分縮小至一公分,惡性胸腔積水也消失了,不再呼吸困難,生活品質改善許多。
規則服藥治療了三年後出現抗藥性,經再次組織切片及基因檢測,確認具有 T790M 突變,於是開始使用第三代口服標靶藥物接力治療。
「張女士的腫瘤再度縮小,胸腔積水也消失了,至今又過了兩年,目前仍持續治療中。」張晟瑜醫師說,「雖然確診時已是晚期,不過在精準醫療的幫助下,存活期大幅延長,張女士也分享自己的曾孫已經五歲,很開心能參與到曾孫的成長過程!」
晚期肺腺癌別放棄,標靶藥物延長存活時間
現在的晚期肺腺癌存活率跟過往比起來,已有長足的進步,張晟瑜醫師說,「在沒有標靶藥物的年代,晚期肺腺癌病人大概只能接受化學治療,非常辛苦。若是具有 EGFR 基因突變之肺癌,做化學治療的效果一定不會很好,恐怕僅剩下一年的存活期,而且大概就是半年化療、加上半年的臥床。」

標靶藥物的問世,讓肺腺癌治療進入精準醫療的時代,張晟瑜醫師解釋,我們可以對肺腺癌細胞進行基因檢測,找出突變的基因。在亞洲,以 EGFR 基因突變最多,大約佔 60%(約每 5 人就有 3 人是 EGFR 突變),其他還有 ALK、ROS1、BRAF 等突變。運用次世代基因定序的技術,一次就能夠檢測 50 個、100 個、甚至 200 個基因,比較容易了解肺腺癌基因突變的情況。
根據肺腺癌突變基因,我們能夠選擇適當的標靶藥物,例如在 EGFR 基因突變中,比較常見的有 DEL-19 及 L858R 突變,這類肺腺癌對於第二代標靶藥物較敏感,治療效果也較好。張晟瑜醫師表示,挑選藥物時,也會考量是否有腦部轉移,因為有些藥物對於腦部轉移能發揮較好的效果。
出現 T790M 基因突變後,第三代標靶藥物接力治療
肺腺癌出現抗藥性是在治療過程中一定會面對的問題,不同的基因突變、不同的個體出現抗藥性的時間皆不太一樣,張晟瑜醫師說,「以 EGFR 基因突變為例,平均一年到一年半左右會出現突變的情況,並慢慢對標靶藥物產生抗藥性,大部分產生的是 T790M 基因突變。」
為了決定後續的治療,病人可以考慮再度接受基因檢測,張晟瑜醫師解釋,透過組織切片取得肺癌檢體,或者使用液態切片,也就是透過抽血來檢驗血液中所殘留的腫瘤細胞 DNA。
「如果切片確定有 T790M 基因突變,就可以使用第三代標靶藥物,有機會延後化學治療。」張晟瑜醫師說,「相較於住院接受化學治療,第三代標靶藥物採用口服,便利性較高、副作用較少,若能接續使用,能幫助癌友延長存活期,且維持較好的生活品質。」

在癌症治療過程中,癌友、家屬、醫師間都必須充分溝通,達到醫病共享決策 SDM(shared decision making),張晟瑜醫師說,除了讓癌友了解為何要做基因檢測、基因檢測的結果適合哪些治療,同時也能知道癌友的需求與期待。
「通常癌友最在乎的是生活品質,其次是治療的副作用,再來就是會不會出現抗藥性、以及出現抗藥性後,是否有其他的藥可以用。」張晟瑜醫師說,「相較於化學治療,癌友偏好口服藥,感覺是把它當成一個慢性病治療,不用常常進出醫院打針,能夠像一般人的方式生活。」
除了基因檢測、標靶藥物的進步,肺腺癌的治療也會需要各專科團隊合作,張晟瑜醫師說,「我們亞東醫院肺癌團隊就整合了胸腔內外科、放射科、放射腫瘤、病理科、核子醫學科、營養師、社工師等,而且有個案管理師能夠提供癌友心理支持並掌握動向。藉由多專科團隊共同合作,幫助癌友達到更長的存活期、更有品質的生活。」
貼心小提醒
隨著精準醫學的進步,次世代基因定序、標靶藥物、免疫治療讓晚期肺腺癌的治療成效大幅改觀。張晟瑜醫師說,儘管肺腺癌晚期有復發的特性,但是若能充分溝通、共享決策,循序漸進使用第二代、第三代標靶藥物接力治療,延長口服標靶治療時間,可以幫助癌友延長存活期、提升生活品質!
- 本文轉載自 Care Online 照護線上《對抗晚期肺腺癌,標靶藥物接力治療,胸腔專科醫師圖解說明》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接








































