毛小孩的身體健康需要你我的細心照護!當毛小孩苦於病痛時,由於無法口出人言,難以清楚表達牠的身體哪裡出現不舒服,若又遇上粗心大意的主人,等到疾病發現後,往往為時已晚,來不及挽回毛小孩的健康。
不幸的是,許多慢性疾病並不會出現明顯的症狀,非常容易被我們忽略,其中腫瘤就是相當經典的例子。
舉例來說,如果你發現愛狗的腳腳變得腫大、變硬且有溫熱感,以及出現跛行、不太願意走路等症狀,你就必須要警覺:狗狗身上可能有腫瘤!

喔不,難道我摸到的是腫瘤?
大家必須注意的是,狗狗身上又硬、又腫的腳並不是腫瘤本身,這些腫脹的腳,來自於體內腫瘤引發的副腫瘤症候群 (paraneoplastic syndrome, PNS)。
腫瘤總是讓人聞之色變,然而,除了腫瘤本身會帶來健康危機,腫瘤的「產物」也會間接造成全身性的影響,引起所謂的副腫瘤症候群,而副腫瘤症候群甚至比腫瘤本身更容易造成動物死亡。唯一值得慶幸的是,並不是所有腫瘤都會出現副腫瘤症候群。
為什麼會出現副腫瘤症候群呢?
一般而言,腫瘤根據不同細胞來源,會有不同的基本功能,例如腺癌是來自於腺體,而會有旺盛的分泌功能。
不過,腫瘤也會分泌出「非」來源細胞的物質,例如賀爾蒙或細胞激素(cytokines),使得遠端組織、器官的形態與功能出問題,或造成內分泌不平衡與異常的免疫反應,而可能影響到神經、消化道、造血、骨關節、腎臟、皮膚等部位[2],引起一連串的症狀,對此,我們稱之為症候群 (syndrome) ,而這種由腫瘤間接引起的症候群,即為副腫瘤症候群。
洋洋灑灑地,副腫瘤症候群可能會出現惡病質 (cachexia) 、惡性高血鈣 (hypercalcemia of malignancy) 、低血糖 (hypoglycemia) 、貧血 (anemia) 與瀰漫性血管內凝血 (disseminated intravascular coagulation) [2],以及這篇文章特別關注的——肥大性肺骨病 (hypertrophic pulmonary osteopathy)。
讓腳掌變腫的「肥大性肺骨病」
肥大性肺骨病會有哪些症狀呢?
就如同前文所說的,由於肢端的掌 (metacarpal bone) 與蹠骨 (metatarsal bone) 出現明顯的瀰漫性骨膜反應 (periosteal reaction) ,新生的骨頭會刺激軟組織,讓患犬感到疼痛,並因此跛行或不願意移動。
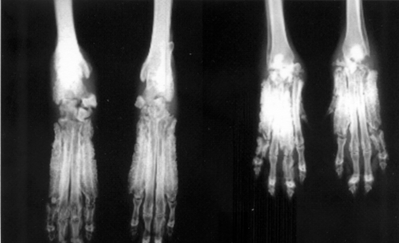
再者,由於骨肥大,肢端會摸起來堅實、溫熱,甚至變大,而在摸到肢端時,會有腫且硬的感覺。
至於一般原發性肺腫瘤的患犬,因為肺臟內的腫塊會造成異物感,而出現持續數月的乾咳,同時,由於氣體交換功能降低,而可能表現呼吸急促或運動不耐。
最後,當然少不了許多慢性病共有的精神、食慾衰退和體重減輕等非特異症狀。
通常一種病的名稱越多,代表我們越不了解這個病症,肥大性肺骨病也不例外。
肥大性肺骨病的名稱不只有一種,它又可稱為:肥大性骨病 (hypertrophic osteopathy, HO) 或是繼發性肺骨病 (secondary hypertrophic osteopathy) 。
同理雖然我們知道肥大性肺骨病是副腫瘤症候群之一,但目前肥大性肺骨病確切的致病機制不明,只有許多理論性的假設,例如刺激神經使四肢血液流量增加、促進骨膜反應 (periosteal reaction) 的進行,進而持續生成新骨,最終造成骨肥大。
小心!重點還是在肺臟!
既然被稱為肥大性「肺」骨病,那麼它跟「肺」到底有什麼關係呢?事實上,肥大性肺骨病大多是由「肺腫瘤」造成的病徵。
在狗狗身上,不論是腫瘤最早發生在肺臟(原發性肺腫瘤),或是腫瘤從骨頭轉移到肺臟(原發性骨腫瘤但肺轉移),胸腔內通常都會出現團塊,而可能繼發註1肥大性肺骨病。
因此,如果想要處理肥大性肺骨病,僅僅進行截肢手術,根本無法解決問題,也就是說,我們必須找出腫瘤的原發位置,才能從源頭截斷病灶的緣由。
若我們可以正確地診斷並切除肺腫瘤,骨頭上的病痛通常可在數個月內消退,同時搭配止痛,就可以能達到較好的生活品質。

但須注意的是,即使消退也不等於痊癒,因為一旦狗狗出現肥大性肺骨病,通常代表了已經發生肺轉移 (metastasis) ,而腫瘤出現轉移,基本上就代表腫瘤已經瀕臨失控的狀態。
醫學 + 個體 = 不一定!
上述的內容是「常見的狀況」,然而,有規則就有例外,醫學通常都不是 100%,而是有一連串的不確定。
雖然大部分的肥大性肺骨病均與肺臟有關,但除了肺腫瘤之外,如腎、腎上腺以及膀胱等腫瘤,甚至是全身性感染也可能發生肥大性肺骨病 [5]。此外,骨肥大也有可能不會出現在肢體末端,反而發生在長骨,如橈骨與尺骨,相當於前臂的位置。
一般原發性肺腫瘤的患犬,可能會因為異物感而出現持續數月的乾咳,也由於氣體交換功能降低,而可能表現呼吸急促或運動不耐,同時也會出現非特異的精神、食慾衰退和體重減輕。
既然肥大性肺骨病的原因是肺腫瘤,照理來說,應該也會發生呼吸道症狀才對吧?
但事實上,罹患肥大性肺骨病的犬隻不一定會有呼吸症狀,甚至有文獻指出,有三成狗狗在診斷時沒有任何症狀[2]。
因此,看到這裡的你,除了更懂得細心照護毛小孩的健康、學會注意腳掌是否出現肥大之外,也千萬不要將文章的致病機制當作聖經,一發現狗狗腳掌腫脹就晴天霹靂、狗狗不咳嗽就安心不已。
早期發現早期治療,主人!靠你了!
臺灣養寵物的人越來越多,根據 108 年行政院農業委員會動保處的統計資料,全國共有 153 萬隻家犬以及 76 萬隻家貓[1]。
隨著飼主意識越來越提升,獸醫專業越來越進步,毛小孩們的壽命也逐漸延長。然而,隨著年紀增長,身體機能的衰退與暴露各種風險因子的機率也增加,而罹癌的可能性也就跟著上升。

圖/Tima Miroshnichenko
腫瘤的最高指導原則是「早期發現、早期治療」,若能早期接受適當的治療,通常對治療的反應較佳。
除了基本的定期健康檢查之外,大家也可以時常摸摸毛孩,看看有沒有不明腫塊、長期不癒合的傷口、不明原因的體重減輕,或是各種不明原因的出血,像是如血尿或鼻血。
當然,有這些症狀不見得等於腫瘤,而是飼主應該警覺有所異狀,並帶去給獸醫做進一步的檢查,取得正確的診斷,並討論合適的治療方法,讓毛孩能健康快樂地長長久久活下去。
註解
- 病因分成原發 (primary) 或繼發 (secondary) ,原發在此指最初腫瘤發展的位置,而因為原發性疾病而發生的問題則稱為繼發 (secondary)。通常原發性無明確病因,而繼發性有明確病因。
參考資料
- https://animal.coa.gov.tw/Frontend/Know/Detail/LT00000559?parentID=Tab0000004
- Bergman, P.J., 2007. Paraneoplastic syndromes. WITHROW, SJ; VAIL, DM Withrow & MacEwen’s small animal clinical oncology. Philadelphia: WB Saunders Company, 77-94.
- de Castro Guizelini, C., Mattei, D.R., Pupin, R.C., Martins, T.B., Gomes, D.C., 2019. Hypertrophic Osteopathy in a Cat. Acta Scientiae Veterinariae 47.
- Headley, S.A., Ribeiro, E.A., Santos, G.J.V.G.d., Bettini, C.M., Mattos Júnior, E., 2005. Canine hypertrophic osteopathy associated with extra-thoracic lesions. Ciência Rural 35, 941-944.
- Ettinger, S.J., Feldman, E.C., Cote, E., 2017. Textbook of Veterinary Internal Medicine-eBook. Elsevier health sciences. 5096, 5167, 5172.