你越吃瀉藥腸子越不動?揭開便秘的 3 種物理故障與「震動膠囊」真相【挺健康】
本文由 AI 協助生成
挺健康|你越吃瀉藥腸子越不動?揭開便秘的 3 種物理故障與「震動膠囊」真相|高齡醫學科 鄭丁靚醫師 台灣有超過 525 萬人飽受便秘之苦,一年吞掉大約 4.6 億顆便秘相關藥物。但你是否遇過一個弔詭的狀況:瀉藥越吃越多,腸子卻越來越不聽話,最後連原本有效的劑量都失去作用?這就像是一台發動機,一開始敲一下還能轉動,久而久之,你得拿大鐵鎚猛砸,它卻依然不動如山。
為什麼你的腸道會陷入這種「依賴陷阱」?問題的癥結點在於,我們往往把便秘當成單一的疾病來吃藥,卻忽略了便秘其實是腸道發生了不同的「物理故障」。如果用錯了工具,不僅修不好發動機,還可能把它徹底敲壞。
不過,隨著醫療科技的進展,現在出現了不用化學藥物刺激的全新解法。美國食品藥物管理局(FDA)近年以 De Novo(全新醫材)途徑核准了一款「震動膠囊」。這顆不是藥的膠囊,吞下去後會抵達大腸,並且定時震動,用物理動力把罷工的腸子「叫醒」。你到底是哪一型便秘?瀉藥為什麼會越吃越重?這顆震動膠囊真的有效嗎、又適合誰用?讓我們先從腸道裡的物理學開始說起。
世界觀裂縫:便秘其實是「三種物理故障」
當你坐在馬桶上懷疑人生,總覺得是自己水喝不夠、菜吃太少,甚至是意志力不足。但從科學的角度來看,為什麼你拉不出來?這不是玄學,而是物理學。臨床上,我們可以把便秘粗略拆解為三種物理問題:硬、澀、不動。
故障一:大便太硬(麵包缺水問題)
糞便在腸道成形的過程中,大腸會不斷回收水分。如果糞便停留的時間太長,或者本身含水量就不夠,水分被過度抽乾後,就會變成一顆顆乾硬的羊糞狀顆粒。在醫學上,我們常用「布里斯托糞便分類法」(Bristol Stool Form Scale, BSFS)來評估,這種乾硬狀態通常屬於第一型或第二型。
你可以把正常的糞便想像成一塊「鬆軟的麵包」,它保有一定比例的水分,所以能輕易地被捏塑與擠壓;但當水分喪失,麵包就會變成硬邦邦的「餅乾屑」。面對太硬的問題,如果只是一味地吃藥催促腸道蠕動,其實無濟於事,甚至會因為硬塊強行通過腸道而引發劇痛。
故障二:腸道太澀(摩擦力太大問題)
有時候糞便並不硬,腸道也有在動,但你就是覺得卡在半路,或者上完廁所總有強烈的殘便感。這通常是因為糞便與腸壁之間的「滑順度」不足。腸道黏液分泌減少,導致運送過程缺乏潤滑。
這就像是拿著一塊乾掉的橡皮擦在粗糙的桌面上推:不是你的手沒力(推不動),而是兩者之間的摩擦力太大了。面對澀的問題,我們要處理的重點是「通道的潤滑」,而不是拼命踩油門。
便秘的三種物理故障:糞便乾硬、腸道潤滑不足、蠕動減慢(示意圖 / AI 生成) 故障三:腸子不動(輸送帶馬達當機)
根據羅馬準則第四版(Rome IV),慢性便秘被分為好幾類,包括功能性便秘、便秘型腸躁症(IBS-C)、藥物引起的便秘等。其中很大一部分人的核心問題是「腸道神經節律變慢」或「排便肌肉協調出錯」。
想像腸道是一條工廠裡的輸送帶,如果馬達轉速太慢,或者履帶卡住,那麼就算你在輸送帶上灑再多水(解決硬)、塗再多油(解決澀),貨物一樣推不走,只會變成一灘泡水的爛泥。面對不動的便秘,重點在於如何「叫腸子動起來」,而不是盲目添加猛藥。了解這三種物理故障後,你就可以先做個自我檢測:你是硬、澀、還是不動?釐清這點,才能看懂為什麼你抽屜裡的那些瀉藥,有時候吃起來簡直像是在踩雷。
臨床困境:治療階梯與「越吃越重」的雷區
既然便秘有不同的物理成因,醫療上的治療自然也有一套對應的階梯地圖。但為什麼很多人覺得瀉藥越吃越沒感覺?因為你可能一直用錯誤的方法,敲打同一顆壞掉的引擎。
治療階梯地圖:每類藥都在解不同的題
臨床醫師在開立便秘藥物時,其實是在針對不同的物理狀態對症下藥。例如,軟便劑或滲透性瀉藥(如氧化鎂),它的作用原理是把水分拉進腸道,讓大便變軟,這是在解「硬」的題目。潤滑類瀉藥(如礦物油),則是為了包覆糞便、降低腸壁摩擦力,這是在解「澀」的題目。
而大家最熟悉的刺激性瀉藥(如番瀉葉 Senna 類),則是直接刺激腸道神經與平滑肌,強迫腸子收縮蠕動,這是在解「不動」的題目。問題在於,一般人往往把刺激性瀉藥當成萬用仙丹。想像一下:如果你是「硬」的患者,糞便像石頭一樣卡在腸道,你卻吃了強烈刺激蠕動的藥,腸子用力擠壓石頭,結果就是痛到冷汗直流;如果你是「澀」的患者,猛吃滲透性瀉藥加水,只會讓肚子變得極度脹氣,卻依然滑不出來。
「發動機被敲壞」:刺激性瀉藥的現實
在所有瀉藥中,刺激性瀉藥最容易讓人產生依賴感。一開始,吃半顆就能順暢排便,就像輕輕敲一下發動機就能運轉;但長期強烈刺激腸道神經,神經的敏感度會逐漸下降,久而久之就需要吃兩顆、三顆,甚至更高劑量才能有反應。
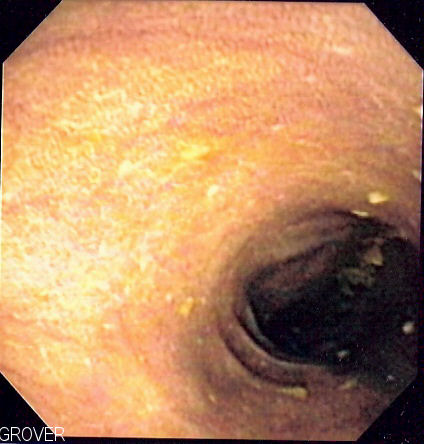
醫學界對於這類藥物是否會造成永久性的神經結構傷害,其實仍有分歧。不過,長期使用含有蒽醌類(anthraquinone)成分的刺激性瀉藥,在臨床內視鏡下常會看到一個經典現象:大腸黑褐病(melanosis coli),也就是大腸黏膜出現色素沉著,看起來像豹紋一樣。雖然這通常是良性且停藥後多數可逆的,但它是一個明確的強烈訊號——警告你「這種藥用太久了」。把刺激性瀉藥當作偶爾救急的工具沒問題,但把它當作日常保養,絕對是個危險的決定。
長期使用刺激性瀉藥可導致大腸黏膜出現棕褐色色素沉著(Melanosis coli)。圖片來源:Wikimedia Commons (CC BY-SA 3.0) 真正危險的便秘:別把警訊當成「再加藥」
當便秘遲遲未解,千萬別只想著換更強的瀉藥,因為有些便秘其實是身體發出的紅旗警訊。在進行鑑別診斷時,醫師會注意幾個特殊狀況。
首先是便秘型腸躁症(IBS-C),這類患者除了便秘,還會合併明顯的腹痛,且排便後疼痛會緩解。另外,有些人其實是乳糖不耐症或腸道菌相失衡,導致腹脹、放屁,甚至呈現「腹瀉與便秘交替出現」的錯覺。這種情況下,亂吃瀉藥只會讓腸道環境更加混亂。
此外,藥物副作用也是一大地雷。例如使用阿片類止痛藥(Opioid)的患者,腸道的神經傳導與分泌會被強力抑制,形成「阿片類藥物引起的便秘(OIC)」。這種便秘連腸子都不想動,你吃再多高纖維蔬菜也於事無補,必須使用特定的受體拮抗劑來解套。另一個極端的例子是先天性巨結腸症(Hirschsprung disease),這類患者因為部分腸道缺乏神經節細胞,導致腸道完全無法放鬆蠕動,糞便嚴重堆積,這是必須透過手術介入的結構性問題,絕不是吃藥能解決的。
科技突破:震動膠囊到底強在哪?證據到哪?
如果便秘的本質常常是「節奏失靈」(不動),而化學刺激性瀉藥又會帶來神經疲乏與依賴的風險,那有沒有可能用「純物理」的方式,把腸道的節奏喚醒?這正是腸胃科近年來最引人注目的科技突破。
機制拆解:吞下去的「腸道鬧鐘」
美國 FDA 核准了一款名為 Vibrant System 的處方級醫療器材。它的適應症是針對患有「成人慢性特發性便秘(CIC)」,並且使用傳統瀉劑至少一個月仍然沒有明顯緩解的患者。有趣的是,它完全不是藥。
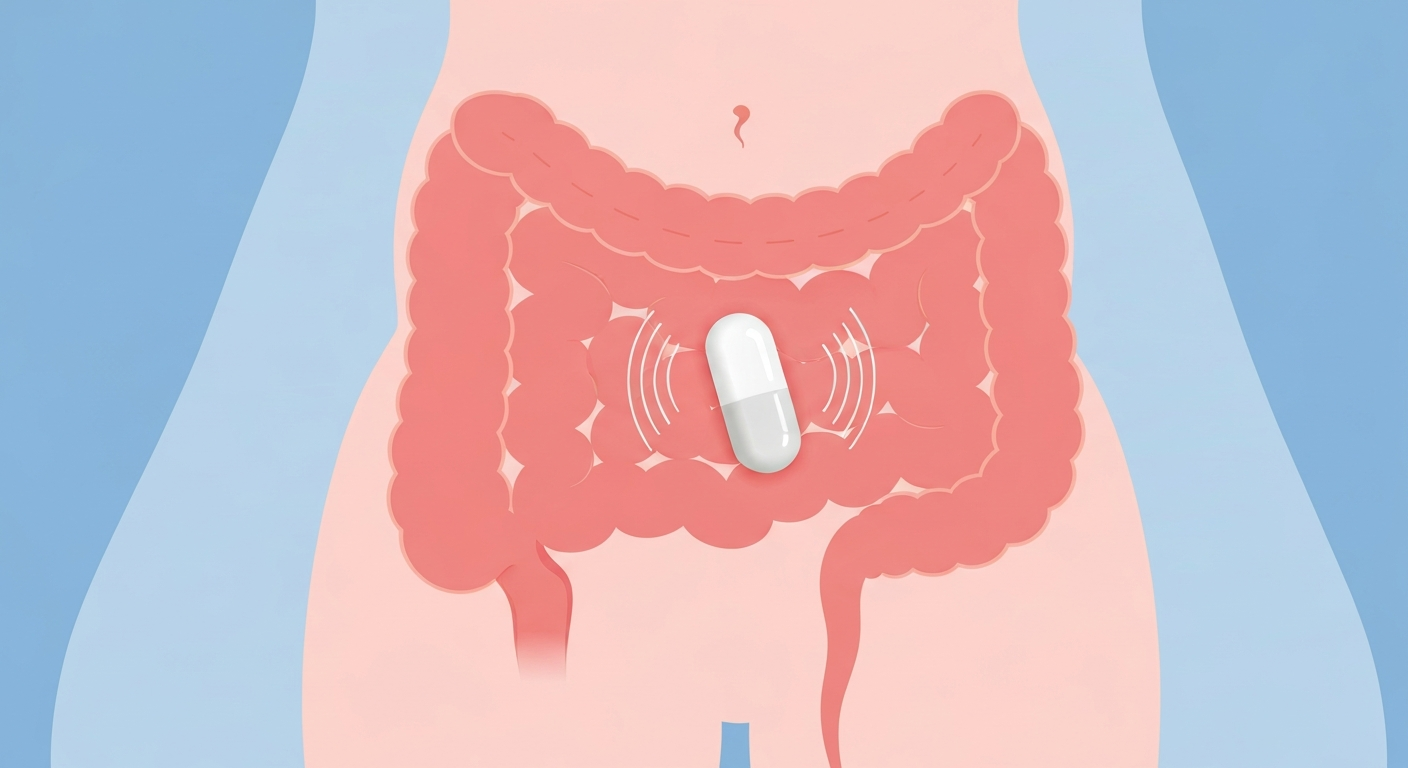
這是一顆內建微型馬達的膠囊。患者吞下膠囊後,它會順著消化道一路前進。重點來了,這顆膠囊在吞服前會先透過專屬的底座進行「程式設定」。當它抵達大腸時(通常是吞服後幾個小時),膠囊會啟動預設的震動模式:震動三秒、停止三秒,持續兩個小時,然後休息六小時,再震動兩個小時。最後,這顆膠囊會隨著糞便一起被排出體外。
它不是用化學物質「鞭打」腸道,也不是用高滲透壓「灌水」,而是每天在固定的時間,用物理震波刺激腸壁的機械受體,幫腸子做「晨操」。它的核心價值不在於藥效多猛,而在於建立一個可預期、不產生化學依賴的腸道節律。
震動膠囊抵達大腸後定時啟動振動,以物理方式刺激腸道蠕動(示意圖 / AI 生成) 證據力:真實世界數據怎麼看?
聽起來很科幻,但實際效果如何?我們不能只看原廠宣傳,必須檢視臨床數據。在 2025 年發表的一項針對社區的真實世界研究中,研究人員追蹤了 1722 位被處方使用震動膠囊的患者。分析那些有完整回填日記的患者數據(涵蓋 3 個月與 6 個月的觀察期)後發現:患者的每週完全自發性排便次數(CSBM)顯著增加,糞便型態(BSFS)開始往正常的鬆軟度移動,且坐在馬桶上耗費的時間也下降了。
當然,任何醫療介入都不是完美的。這份數據也顯示,雖然「嚴重腹瀉」的狀況很少見,但它並非「零副作用」。少數患者會感覺到肚子裡有輕微的震動感,或者出現輕度腹痛與腹脹。但這段研究給出了一個重要的金句:震動膠囊的優勢不在於完全沒有副作用,而是它的「系統性副作用極少」 。因為它不進入血液循環,不干擾肝腎代謝,也不影響體內的荷爾蒙途徑。
臨床定位與腸胃道科技的未來
如果我們把震動膠囊放回本文第一段的「三種物理故障」來看,它的臨床定位非常明確:它是針對「不動型」便秘(節律與推進障礙)的專門解方,而不是用來解決糞便極度乾硬或腸道極度乾澀的萬靈丹。這也是為什麼它被定義為傳統瀉藥無效後的進階選項。
或許有人會問,那吃益生菌或發酵食物不行嗎?部分益生菌確實能透過產生短鏈脂肪酸(SCFA)等代謝產物,來改變腸道酸鹼值並促進蠕動。但科學界目前的共識是:菌株的個體差異極大,且證據力不一,它更像是長期的環境調理,而不能當作所有人立刻有效的保證。
從傳統的化學藥力,逐漸走向物理介入與裝置節律,這是當前腸胃科的一條全新路線。當我們的腸道失去動力,或許它需要的不是更多的藥物刺激,而是一個物理性的提醒,讓它重新回想起原本該有的節奏。
看完這篇文章,你對自己的腸道狀況有更清楚的認識了嗎?留言告訴我們:你是硬、澀、還是不動?你平時最崩潰的,是蹲太久出不來、肚子脹到不行、還是便秘與腹瀉輪流來報到?如果未來有越來越多這種「吞下去的微型裝置」能幫你治病,你會覺得這是醫學的希望,還是覺得肚子裡有機器在震動心裡有點毛毛的呢?
參考文獻
Chung Shan Medical University Hospital, “台灣便秘盛行率與用藥現況”, csh.com.tw, 2023
U.S. Food and Drug Administration (FDA), “Vibrant Gastrointestinal Tract System – De Novo Classification Request”, accessdata.fda.gov, 2022
Rome Foundation, “Rome IV Criteria for Functional Gastrointestinal Disorders”, PubMed, 2016
Cleveland Clinic, “Melanosis Coli: Causes, Symptoms & Diagnosis”, Cleveland Clinic Health Library, 2022
National Center for Biotechnology Information, “Anthraquinone Laxatives and Melanosis Coli”, PMC, 2020
National Center for Biotechnology Information, “Irritable Bowel Syndrome and Constipation Overlap”, ncbi.nlm.nih.gov, 2021
National Center for Biotechnology Information, “Opioid-Induced Constipation: Pathophysiology and Management”, PMC, 2019
National Center for Biotechnology Information, “Hirschsprung Disease: Diagnosis and Management”, ncbi.nlm.nih.gov, 2021
American Journal of Gastroenterology, “Real-world Efficacy and Safety of the Vibrating Capsule in Patients With Chronic Constipation”, journals.lww.com, 2025
National Center for Biotechnology Information, “Clinical Evaluation of the Vibrating Capsule for Chronic Idiopathic Constipation”, PMC, 2023
ScienceDirect, “Role of Short-Chain Fatty Acids and Probiotics in Gut Motility”, sciencedirect.com, 2020