- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《頭暈目眩、肢體無力、口齒不清,多發性硬化症警訊與治療策略,神經科醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

「可能睡一覺醒來,就突然變得視力模糊、肢體無力、手腳發麻,讓人沒辦法正常上班、上課,生活大受影響。你可以想像,多發性硬化症會對患者造成多麼大的心理壓力!」林口長庚紀念醫院神經內科張國軒醫師指出,「幸好現在已有多種藥物可以使用,能夠減少復發的機會,將病情控制得很穩定。只要和醫師好好配合,便能維持良好的生活品質!」
多發性硬化症(Multiple Sclerosis,簡稱 MS)是種自體免疫疾病,因為患者的免疫系統失調,導致中樞神經系統,包括腦部、脊髓多處出現發炎反應,而造成神經系統受損。張國軒醫師指出,多發性硬化症好發在年輕族群,平均發病年齡約 29 歲。女性和男性的比例大概是 2 至 3 比 1 左右。這個族群具有相當高的生產力,對社會非常重要。
目前並沒有特定基因突變被認為會造成多發性硬化症,張國軒醫師說,雖然在父母罹患多發性硬化症時,小孩得到多發性硬化症的風險會稍微增加,不過仍然屬於罕見疾病,所以具有多發性硬化症家族史的民眾,其實不用過度擔心遺傳的問題。
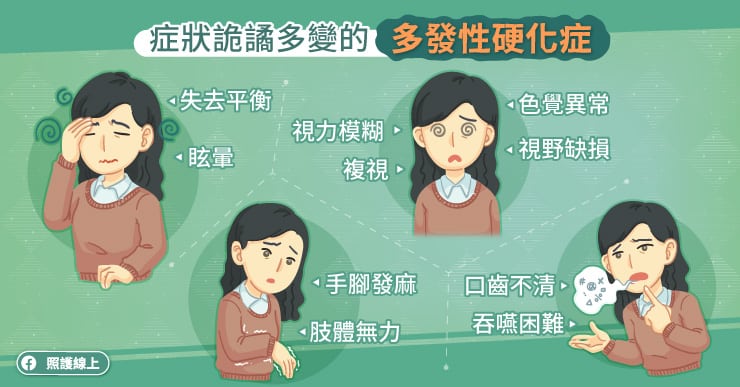
多發性硬化症的症狀詭譎多變
多發性硬化症的症狀與遭到攻擊的部位有關,每一次發作時遭到攻擊的部位不同,產生的症狀也不同。張國軒醫師說,常見症狀包括眩暈、四肢無力、手腳發麻、感覺喪失、失去平衡、複視、視力異常、口齒不清、三叉神經痛等,症狀千變萬化。
臨床上可依照病程,將多發性硬化症分成幾種類型,包括復發緩解型 RRMS、續發進展型 SPMS、原發進展型 PPMS。張國軒醫師說,七成至八成多發性硬化症患者屬於「復發緩解型 RRMS」,在急性發作後,症狀可能緩解,但會經歷一次又一次的復發,每次復發後會留存一些後遺症,然後維持病況穩定直到下一次復發。
部分復發緩解型 RRMS 患者在持續一段時間後,可能出現漸進式失能障礙的惡化,這類稱為「續發進展型 SPMS」。張國軒醫師說,在復發緩解型發作經過十年之後,大概有四分之一的患者會演變成續發進展型。

另外有極少數病人,在疾病發作後就持續惡化,稱做「原發進展型 PPMS」。
積極治療多發性硬化症,維持生活品質
多發性硬化症的治療可以分成兩方面,急性發作的治療與改變病程的治療。
前者是在急性發作的時候,使用大量類固醇,或其他比較強效的免疫療法,例如血漿置換術,快速控制腦部或脊髓裡發炎的狀況,讓病人能夠快速恢復,且盡量減少神經的破壞,以避免神經學後遺症持續累積。
改變病程的治療是在兩次發作之間,使用一些特別的藥物,調節病人的免疫系統以避免復發,希望能夠減少發作的次數。張國軒醫師說,因為每次發作都會對腦部、脊隨造成傷害,隨著受傷的區域越來越大,留下來的後遺症就會越來越多,而漸漸導致殘疾、失能。若能減少發作次數,可以有效延緩病程惡化,讓病人能夠維持較好的生活品質。

目前已有多種藥物可用於改變病程的治療,包括干擾素、標靶藥物、免疫調節劑等,每種藥物都有不同的機轉,療效也不一樣。張國軒醫師說,臨床上會根據疾病的狀況與健保署的規定,在跟患者討論之後,向健保署申請不同的藥物。
然而過往在治療兒童或青少年多發性症患者時,因缺乏完善臨藥物試驗,使該群患者能夠使用的藥物種類較少,現已有方便性高的口服藥物可供 13~18 歲之兒童或青少年使用。只要和醫師密切配合,按時回診,積極接受治療,便能減少復發頻率、延緩病程惡化。
「蠻多病人在使用藥物後,幾乎沒有任何臨床復發,讓疾病能夠穩定下來。」張國軒醫師說,「降低年復發率,是治療多發性硬化症非常重要的指標。」
由於每次復發都很突然,可能睡一覺醒來,視力就出問題、手腳便沒有力氣,而影響工作、學業、生活,讓患者非常擔憂,而承受極大的壓力。張國軒醫師說,現在已經有很好的藥物,大多數病人都可以控制得很好,能夠保持生活品質、工作能力。我們的患者中有醫師、護理師、工程師、律師,已經穩定控制十幾年,狀況相當穩定。
貼心小提醒
日常生活中,患者要維持適量運動,對肌力、心肺功能、精神狀況都有幫助。張國軒醫師叮嚀,運動不可太激烈,要避免體溫升高,也要避免跌倒受傷。
飲食要攝取均衡營養,少吃高脂、高糖的食物,且不要任意進補。泡溫泉、泡熱水澡可能導致疾病復發、惡化,請盡量避免。
積極接受治療,減少復發機率,便能避免神經系統受損,有效延緩惡化,維持良好的生活品質!
- 本文轉載自 Care Online 照護線上《頭暈目眩、肢體無力、口齒不清,多發性硬化症警訊與治療策略,神經科醫師圖文解析》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接