- 文/黃宗玄│物理治療師
腳踝扭傷了,該怎麼辦?
- 腳踝的扭傷是許多人的夢靨。
對於扭傷後的處理,過往一般建議 48小時(3天)內冰敷減少腫脹,之後再熱敷以促進組織修復。這個老方法自美國醫師 Gabe Mirkin 於西元 1978 年提出後,就一直沿用至今。當時他建議使用冰敷處理急性運動創傷,也就是 R.I.C.E 的軟組織創傷處置方法,包含 R(rest:休息)、I(Ice:冰敷)、C(Compression:加壓)、E(Elevation:抬高患處)。這項準則很快就形成一股潮流,並寫入教科書中,變成現今大眾一致公認的作法。
近年來的新模式認為:「應減少冰敷與完全休息的時間,避免阻礙傷口組織的復原」。
在過往我們將「急性發炎反應」的紅、腫、熱、痛視為要盡力去除、抑制的大魔王;天真的以為用冰敷的方式,減輕疼痛、消除發炎反應,就能夠促使傷口復原。然而事實並非如此,近來的研究都證實急性發炎反應其實是人體修復的重要過程之一。因此,若採取過去 RICE 的處置方式,有可能反而造成急性發炎反應拖得太久,沒能完整跑完它的周期,而會造成組織損傷。

當冰敷過長,導致損傷未及復原而拖過了前面的急性發炎反應期,反而會形成巨噬細胞開始作亂的「慢性發炎」。到了慢性發炎的階段,如果我們繼續藉由更多的抗發炎藥物、類固醇、痠痛藥布等等的醫療介入,嘗試抑制發炎反應,跟就會跟著抑制了人體的修復機制,造成打不破的惡性循環。在這樣的情況下我們就會發現,傷口恢復的速度變慢,甚至傷口沒辦法好好癒合,然後就留下了後遺症。
探究其中的癥結點,我們可以發現到, RICE 的處置會讓扭傷的腳踝,缺乏「及早活動」的機會,使得本來能在「數分鐘到數天」結束的急性發炎期,拖成「數周到數月」的慢性發炎惡夢。
因此,2014 年原本提出 RICE 的美國醫師 Gabe Mirkin 修正並提出:「應減少冰敷與完全休息的時間,避免阻礙傷口組織復原」的新準則,如此一來,避免「完全休息」,並且盡早活動,成為新準則與傳統模式最大的差異。由新準則延伸翻轉既有的認知,我們必須要加入一個很重要的概念:
「急性發炎反應造成的疼痛,其實並不如我們想像的如此恐怖;藥物也沒我們想像的萬能!」
由疼痛科學解析扭傷這回事兒
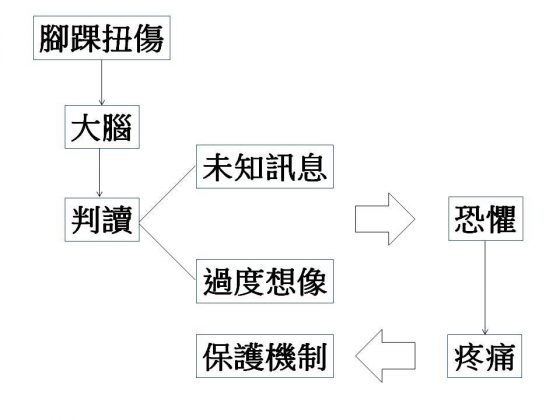
我們的身體會在腳踝扭傷後,啟動保護性抑制,使得腳踝感到疼痛。其中,急性發炎反應的紅、腫、熱、痛會讓我們對扭傷處的狀況不自覺地誇張以對,像是完全不敢踏地、走路開始跛腳、身體隨之歪斜等等,讓我們幾乎以為自己是個殘疾人士,其原因如下:
- 「未知訊息」:大腦對扭傷所造成的「傷害」與「嚴重度」,皆不清楚時,由於資訊不清的情況下,我們會不敢去使用腳踝,而產生保護性抑制的機制。
- 「過度想像」:大腦過度的想像導致無法清楚解讀感覺訊息,而將恐懼的訊號解讀為疼痛。
從疼痛科學的觀點來看,疼痛的目的為提醒身體遇到了危險,必須採取相應的措施(戰或逃),以趨吉避凶、維繫生命。當扭傷腳踝時,腳踝周邊的神經末梢會藉由釋放出促進敏感的因子和細胞素,以提醒身體減少神經元的壓力;但另一方面卻也會使鄰近的神經纖維過度敏感,反而更加疼痛,並且讓人不敢亂動。
而新的模式基於「提早活動能夠加速發炎反應的進程」,轉而建議在尚有疼痛感的階段就開始活動,以避免完全休息反而延長了復原時間。
然而,到底要怎麼動呢?首先,我們要打破大腦受「未知訊息」與「過度想像」的詛咒!透過冰敷降低疼痛感,由探索未知(建立安全感)、接受正確回饋(尋找舒服姿勢)、創造新的里程碑(尋找挑戰動作)。並且,把焦點放在:
「如何確立安全的活動模式,來減低疼痛感,以增進組織修復」。
別害怕疼痛!確立安全活動模式
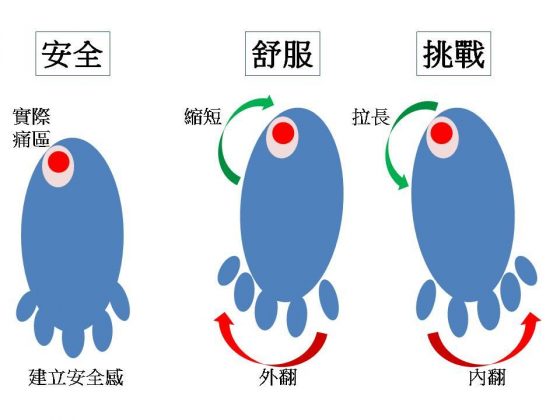
在確立安全的活動模式時,可以依以下項目進行:
- 建立安全感:疼痛會讓人不敢像平時那樣動作,但必須盡量嘗試,讓疼痛的位置與範圍變得更清晰
- 尋找舒服姿勢:舒服的姿勢,就是可以安全活動而不造成疼痛感的動作與角度,在日常活動中才有安全感
- 尋找挑戰動作:在復原的過程中,要逐漸嘗試之前有疼痛感的動作與角度
實際案例上該怎麼運作呢?
從上面安全的活動模式,引起我的好奇。於是,在國小同學腳踝扭傷的急性期時,作了一個疼痛科學的小實驗。依照上述的安全活動模式,其問題與指令如下:
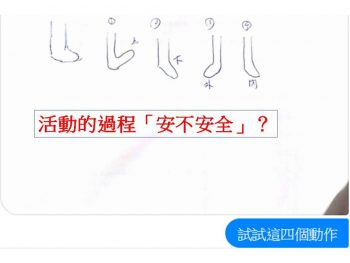
1. 活動的過程「安不安全」?
a. 什麼時候不適?
b. 什麼時候較輕鬆?
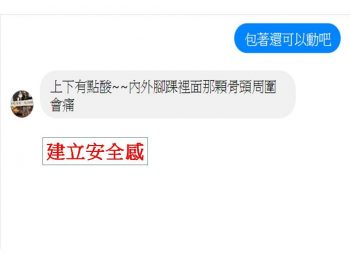
藉由腳踝向上、下、外、內的活動、探索,確認活動的過程安不安全。可以發現:「上下有點酸。內外腳踝裡面那顆骨頭周圍會痛」。在活動的過程,建立安全感與可活動的安全範圍。
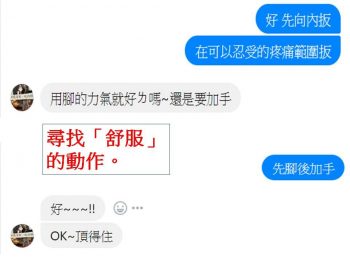
2. 尋找「舒服」的動作。
c. 試著做較輕鬆的動作感覺看看。
尋找「舒服」的動作。在可以忍受的範圍內活動,然後逐漸增加活動的範圍與施加的力道。
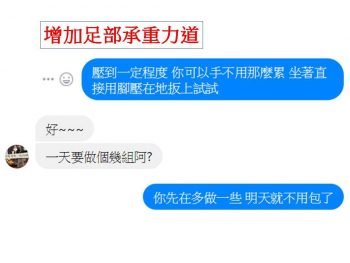
3. 尋找「挑戰」的動作。
d. 記住好的感覺。
e. 持續嘗試、追蹤與調整。
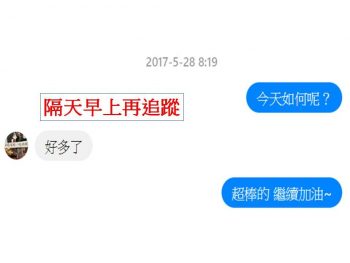
當測試「腳踝向內扳」的動作沒問題後,在可以忍受的範圍內,將腳踝向「內上」、「內下」兩個方向緩慢扳動。如果沒問題,再換成坐著「直接將腳踝向內壓在地板上」,慢慢感覺到疼痛逐漸消失。並在隔日早晨的追蹤中,已經獲得改善。也結束整個疼痛科學小實驗的過程。
在這個小實驗中,我們嘗試:
- 冰敷不再是腳踝扭傷後,傷口修復過程的唯一選擇。相反地,冰敷成為降低人體巨噬細胞過度反應的一種抑制劑,讓個案更敢放膽去動。
- 確立安全的活動模式,從建立「安心感」開始,逐步增加挑戰,最後回復到正常功能。
下次再遇到腳踝扭傷的時候,千萬別急著「休息不動」。相反地,當覆上冰塊之後,可以在忍受的範圍內上、下、內、外「動動看」。藉由患部的活動,不僅可以「消除對疼痛的恐懼感」,更能「加快急性發炎反應的修復進程」,再也不用包好大包,又痛好久了!
參考資料
- RICE: The End of an Ice Age (2014)
- ICE NO MORE SAYS THE NEWEST RESEARCH ABOUT HOW TO RECOVER FROM MOST SPRAINS AND STRAINS FASTER (2017)
- 10 Reasons – Icing Injuries is Wrong (2015)
- 慢性疼痛的幕後黑手 撰文╱菲爾茲