編按:數千年前人類便會從植物當中尋求藥效,但大多都是知其然而不知其所以然。時至今日,藥理學、
合成化學、生理學等領域輩出, 藥物的開發應當也是蛋糕一塊、小菜一碟吧? 但殘酷的現實是,藥物的開發呈現的卻是與科技發展相反的倒摩爾定律(Er
oom’s law);你手中能與身體產生剛~剛好反應的小小藥物,累積了不計其數的金錢、耐心和運氣。《藥物獵人》一窺藥物發現的歷史,來看看獵人們如何衝鋒陷陣吧!
被大材小用的標準藥方「乙醚」
來自瑞士與德國的鍊金配方師帕拉塞爾蘇斯,是與科達斯同時代的人。他曾寫道,乙醚能讓雞昏睡「好一段時間」,且不會對雞隻造成傷害。不過,帕拉塞爾蘇斯並未想過,乙醚也可用來讓人類昏睡。同樣地,科達斯審慎實驗,耐心記錄下乙醚的幾種醫療用途,但是沒有紀錄顯示,他知道乙醚可做為麻醉劑。科達斯的乙醚配方在後續三個世紀,是醫用藥典裡的標準藥方,但卻沒有得到應有的重視,它可當做化學溶劑,也是頭痛、暈眩、癲癇、痲痺、歇斯底里、風濕病與諸多疑難雜症的用藥(想必非常沒用)。即使到了 19 世紀,最有遠見的醫師對於礬油用途的想法,仍不比中世紀藥師高明到哪裡去。
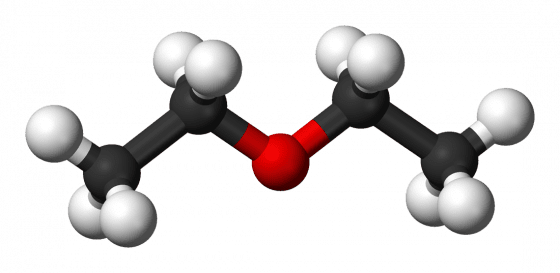
1812 年《新英格蘭醫學雜誌》(New England Journal of Medicine)創刊號的第一頁,出現了乙醚的建議用途。約翰.沃倫醫師(Dr. John Warren, 1753-1815)是哈佛醫學院的創辦人之一,是當時相當德高望重的人,他在期刊創刊號發表了一篇治療心絞痛的文章。心絞痛發作時,會覺得胸口被擠壓,相當疼痛。如今我們知道心絞痛是心臟缺氧所造成,但沃倫缺乏足夠的心絞痛知識,於是他推論出一套療法如下(但未必可信):腳泡熱水、放血、硝酸銀、惡臭樹膠、吸菸、鴉片,最後則是乙醚。
乙醚不僅是醫師推薦的心絞痛療法,到了 1830 年,一般人都知道乙醚是娛樂性毒品。比方說,維多利亞時代衣著拘謹的富家子弟,就會在宴會中使用乙醚狂歡,只為進入痴痴傻笑的狀態。他們吸了礬油的揮發氣體之後,走起路來踉蹌歪扭,有時撞到家具,甚至昏了過去。醫師也會把乙醚當做處方,用來消毒,或當做清潔溶液、咳嗽藥的去痰劑、驅風劑(治療脹氣),更令人難以置信的是,有時還結合更有效的芳香氨醑(aromatic spirits of ammonia),以臭味刺激昏倒的人。
不過,乙醚存在這麼久以來,倒是有一種醫療用途還沒被發現。

在那個外科手術沒有殺菌與麻醉的危險年代
在 19 世紀中葉以前,外科手術並不常見。原因之一是外科手術很危險,任何手術都難逃感染的後果,病患最後仍常難逃一死。在 19 世紀晚期的疾病細菌論確立前,人們鮮少執行殺菌法。原因之二更糟,時人關於感染途徑的知識若非過於簡單,就是完全不存在,因此若非必要,不會動刀。
而最後一點則是,當時外科手術是不使用任何麻醉劑的,過程痛苦得不得了。
很難想像在沒有麻醉劑之前,外科手術究竟如何進行。不過我們可從喬治.威爾森(George Wilson)的說法中略知一二。威爾森是知名的醫學教授,在 1834 年面臨足部截肢的命運。他敘述了這恐怖的過程:
我感到巨大、黑暗的恐慌,有如遭到人神遺棄,幾近絕望。恐懼席捲我的理智,戰勝我的心靈。我樂於遺忘,卻永難忘懷。手術過程不僅引起疼痛,且感知莫名敏銳,即使有經驗的病人早已告訴我會有這情況,但如今回想起來,器具擺開時多令我不寒而慄,駭人景象歷歷在目:止血器扭轉、劃下的第一刀、以手指觸摸截下的骨骼、壓在皮片上的海綿、綁起血管、縫起皮膚、切下的肢體血淋淋放在地上。
在 19 世紀上半葉,手術是緊急的醫療手段,例如透過截肢來防止壞疽奪命、將感染的膿瘡引流,或以膀胱切開術來清除結石(這是少數比手術本身更痛苦的疾病)。手術刀下的病人會痛苦扭曲,根本不可能講究細膩的下刀技術。手術要能成功,最佳策略就是速戰速決。程序愈快完成,病人就能少點疼痛,也愈不會痙攣。
19 世紀初,觀看手術的人會坐在長廊,拿出懷錶,計算手術總時間。比方說,蘇格蘭外科醫師羅伯特.李斯頓(Robert Liston, 1794-1847)在倫敦大學學院醫院(University College Hospital)動手術時,便是以手法快速馳名。他曾在一次腿部截肢手術中,匆忙間連病人的睪丸也切掉了。在另一次快速的截肢手術中,李斯頓雖然饒過病人的睪丸,卻意外切斷助理的兩根手指。後來病人與助理雙雙死於壞疽,而一名在旁觀看這場手術的人,看見李斯頓匆忙揮舞手術刀,刀子戳破了外套,還以為李斯頓被戳死,因此嚇得休克,一命嗚呼。
在麻醉劑出現之前的年代,手術就是這麼危險。
如何不疼痛?牙醫威廉.莫頓的乙醚實驗
由於減輕手術疼痛的需求相當迫切,醫師開始試驗諸多可能當成麻醉劑的東西。酒精、印度大麻製劑(hashish)與鴉片都曾入列,但效果差強人意。雖然這些東西可稍微讓感知遲鈍,卻不足以麻痺手術刀割開肌肉的痛楚。至於物理學的應用方法,例如把肢體放在冰中,或者用止血器使之麻木也都無法奏效。疼痛總能趁虛而入。有些外科醫師比較大膽,甚至過分到把病人掐昏,或是乾脆重擊頭部,讓病人失去意識──盡管多數醫師懷疑這樣是否利大於弊。
在 19 世紀外科醫師所受的訓練中,血腥就和空氣一樣稀鬆平常,病人會不停扭動與吶喊,而手術就是要快手快腳。或許正因如此,一名不屬於外科的醫師開始思考能不能無痛手術。他便是波士頓牙醫威廉.莫頓(William T. G. Morton, 1819-1868)。
1843 年,24 歲的莫頓娶了前國會議員的姪女伊麗莎白.惠特曼(Elizabeth Whitman)。惠特曼家世顯赫,有貴族血統的父母看不起莫頓的職業──當時牙醫的地位不比理髮師高到哪去。惠特曼夫婦雖答應女兒嫁給莫頓,但條件是,莫頓要學地位崇高許多的醫學。

1844年秋天,莫頓乖乖進入哈佛醫學院,這時他上了查爾斯.湯瑪斯.傑克遜醫師(Dr. Charles T. Jackson, 1805-1880)的化學課。傑克遜熟稔乙醚的藥理特性,包括麻醉效果。但,即使傑克遜這樣優秀的執業醫師,顯然也未曾認真思考過在外科手術中使用乙醚的可能性。莫頓在傑克遜的一堂課中學到乙醚,而乙醚能讓人昏睡的強烈功用令他深感興趣,於是他以自己的寵物犬做實驗,並記錄道:
1846 年春,我以美國水獵犬做實驗,把牠的頭塞進底部有硫醚(sulfuric ether)的廣口瓶……牠吸入揮發氣體,不一會兒就在我手上完全癱軟。之後,我把瓶子移開。大約過了三分鐘,牠醒過來,大聲吠叫,蹦蹦跳跳進入十呎外的水潭中。
莫頓也以母雞和幾條金魚做實驗,全都癱軟。經過幾次成功經驗,莫頓自己鼓起了勇氣,吸入這聞起來有甜味的氣體。他昏了過去,之後又完全恢復,沒發現任何明顯的不良後果。最後,莫頓認為把乙醚應用在真正病患身上的時機到了。莫頓在他的波士頓診所執行了世上第一次無痛拔牙,拔的是一名商人的爛牙。根據記載,這位感激涕零的商人名叫艾本.佛洛斯特先生(Mr.Eben Frost):
傍晚時,一名男子進來,看起來疼痛不堪,想要拔牙。他說他很怕手術,因此詢問能不能先催眠。我告訴他,我有更好的東西。於是我將手帕用乙醚浸濕,交給他,讓他吸入。他幾乎馬上失去意識。當時天已黑,海頓醫師(Dr. Hayden)提著燈,而我用力拔掉這對尖齒。病人脈搏沒有什麼變化,肌肉也沒有放鬆。他一分鐘後恢復,根本不知道發生了什麼事。
眾所矚目在公開手術中的乙醚測試
1846 年 10 月 1 日,《波士頓日報》(Boston Daily Journal)刊登了莫頓的神奇實驗手術過程。這事傳到亨利.畢格羅(Henry Bigelow)的耳中,他是哈佛醫學院的年輕外科醫師。畢格羅很有興趣,說服麻州總醫院(Massachusetts General Hospital)聲望卓越的外科醫師主任,為莫頓安排公開測試。這可是大事一樁,堪稱 19 世紀醫學界的《美國偶像》選秀賽(American Idol)。麻州總醫院是當時全美國最受敬重的醫院,外科醫師主任是享譽全國、六十八歲的約翰.柯林斯.沃倫(John Collins Warren)。沃倫曾在父親創辦的哈佛醫學院擔任院長,也是《新英格蘭醫學雜誌》的重要推手。
這會兒突然事關重大,莫頓自知,他得承擔起極大的風險。在默默無聞的牙醫診所玩弄乙醚是一回事,畢竟沒有人對於粗魯任性的牙醫這門偽專業有多大期待。但是在醫學體系裡的菁英面前,於攸關生死的外科手術中測試藥物的性質,又是另一回事。1846 年 10 月 16 日,超過五十名心存懷疑的觀眾聚集在麻州總醫院手術堂,包括諸多美國頂尖外科醫師。有些人是真心好奇乙醚的效果,但大部分是想看一名江湖騙子公開出糗。
這次病患名為愛德華.吉爾伯特.亞伯(Edward Gilbert Abbott),頸部有個鼓起的巨大腫瘤。切除這腫瘤將會疼痛不堪──至少過去經驗是如此。現場有兩名壯漢護理員待命,準備和平常一樣,負責按住手腳胡亂揮舞、尖聲吶喊的病人。但是這次會不會有所不同呢?
觀眾坐在高處的成排座椅,病人被推進手術劇場。沃倫站在一旁等待。時鐘滴答滴答響,一分一秒過去,手術開始的指定時間已經過了,但莫頓沒有出現。沃倫轉身朝向觀眾說:「莫頓醫師沒來,他應該是有事。」病人咬緊牙關,外科醫師舉起手術刀。

忽然,莫頓大步走上舞台。他遲到乃事出有因。由於過去未曾有人在外科手術中使用乙醚,因此缺乏讓乙醚穩定揮發的應用方法。莫頓一直忙著打造新儀器:一種圓底的化學燒瓶,裡面有泡過乙醚的海綿。燒瓶有兩個和銅管相連的開口,透過精巧的皮片裝置,可從一個開口中抽出乙醚海綿上方的空氣,並讓患者從另一個洞口吸氣。
沃倫後退一步說:「先生,您的病人已準備就緒。」莫頓就在沉默卻不帶同情的目光中,用他精心設計的玻璃道具來施打乙醚。病人慢慢吸了幾口揮發氣體之後,雙眼便緩緩閉上。莫頓對外科醫師說:「沃倫醫師,您的病人已準備就緒。」
手術於是展開。手術刀深深劃入病人脖子時,病人毫無反應。即使如此,他胸部緩緩起伏,顯示他還活著,且有呼吸。觀眾莫不瞠目結舌。如今,我們把麻醉劑視為理所當然,但當時的醫師肯定認為這有如魔法—某種神奇物質能讓心靈完全失去感知,然而身體的生理運作卻不受影響。這是醫學革命性的一刻,就像火藥對戰爭的影響,或是飛機為交通帶來創新。手術結束時,沃倫醫師轉身面對觀眾說:「各位先生,這絕非胡說八道。」
話一傳開之後,乙醚馬上成為每項大型手術的必備要件,需求量暴增。但是要滿足龐大的客訂需求,卻有很大的障礙。乙醚不容易製造,這需要先進的化學調配技術,那是藥房專業之外的範疇了。