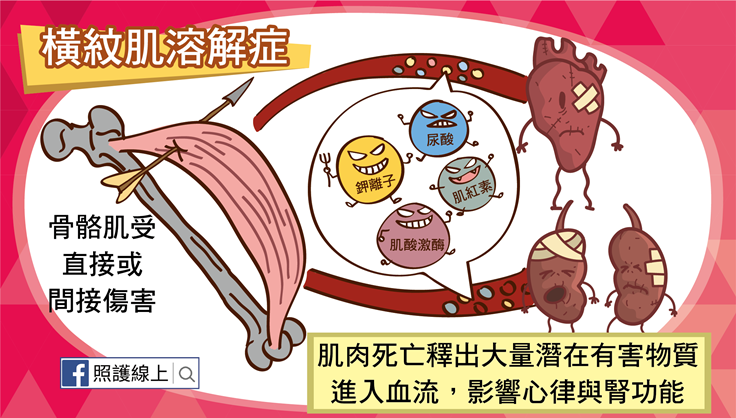
牢牢鎖住水份,不只能讓肌膚吹彈可破,還是攸關生命存活的關鍵!
接近半夜 12 點的時候手機響起,這大概是值班中的醫師最不願意發生的情況。「朱醫師,有新病人來了。」真是中頭獎了,一位全新的住院病人!加護病房值班的一大缺點就是大夜還是會進新病人,從病史詢問、開立醫囑到完成病歷,至少要一兩個小時跑不掉,今晚能夠睡眠的時間看樣子要大打折扣了。
看了看急診的資料,30 多歲女性,因為流行性感冒併發肺炎,連帶意識不清被家人帶來急診。
流感是這個季節裡最猖狂的病毒,最近接連收到好幾位流感重症被送入加護病房,雖然病人年紀似乎輕了些,但也不奇怪。病人在急診裡曾經發生低血壓,懷疑是敗血性休克,脖子上帶著一支中央靜脈導管,正滴注著升壓劑,看起來目前生命徵象還蠻穩定的,稍微鬆了一口氣。
一小時 700 毫升的尿
但是一個小時後,怪事發生了。護理師告訴我,病人在一個小時之內從尿管排出了 700 ml 的尿液,這在敗血性休克的病人是極為不尋常的。
通常敗血症會使微血管舒張,讓血管內的水份跑到周邊組織去,使血管內可利用的水份減少,連帶殃及腎臟的功能。病人一個小時只有 10~20 ml 的尿液量是司空見慣的事,如果一位敗血症患者一整天有 700 ml 的尿液,我可能還覺得正常一點,但是一個小時就出來 700 ml,別鬧了!
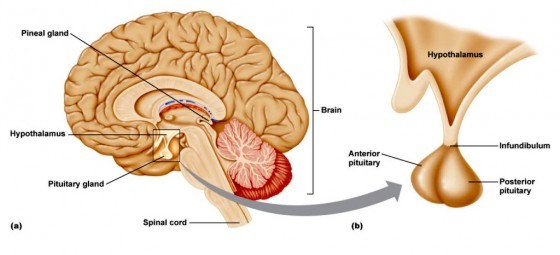
回顧剛剛從病人的丈夫那得到的過去病史,病人在 17 歲的時候曾經因為腦瘤開過刀,從攜帶過來的舊病歷可以看出腦瘤的位置極為接近腦下垂體……
關鍵在腦下垂體分泌的物質
1895 年,Oliver 和 Schafer 首先發現一種源自於腦下垂體的物質可以使血壓升高。 十年之後(1906),Sir Henry Dale 發現這個物質還可以讓子宮收縮。這個從腦下垂體發現的神秘物質陸續被發現可以使乳汁分泌、讓小便減少。
直到 1927 年,「催產素(oxytoxin)」和「血管加壓素(vasopressin)」被分離出來成兩個不同的物質,「催產素」能讓子宮收縮和乳汁分泌,「血管加壓素」則可以使血壓上升及小便減少。到 1954 年,du Vigneaud 成功的人工合成這兩種物質,並在隔年獲得了諾貝爾化學獎。
血管加壓素這個從下視丘(hypothalamus)製造,從腦下垂體後葉(posterior pituitary)分泌的小玩意兒,它重要的生理意義,就在於讓體液保留、血壓上升。第一個方法是影響腎臟腎小管的最遠端——集尿管,把守最後一關把水份回收,起到濃縮尿液的作用,水份流在身體血管的多,血壓自然就上升了。因為這項功能,血管加壓素又被稱作「抗利尿激素」。第二個方法則是直接作用在血管平滑肌上,使血管收縮,血壓上升,在正常生活裡,血液中的血管加壓素通常低於能夠讓血管收縮的濃度,但在危急時仍可能救我們一命。
血管加壓素還在很多奇妙的地方發揮它的作用,像是作用在血小板上增加凝血功能、促進內皮細胞釋放某些凝血因子,在腦下垂體前葉影響其它激素的釋放等等,甚至在大腦中用來當作神經傳導物質,影響人類的社交行為,甚至被認為和男性的衝動有關。目前科學家們則在研究血管加壓素和自閉症的關係。同樣的一個荷爾蒙,因為不同的受器在不同的器官上面,而有各式各樣不同的效果,這就是身體生理奇妙的地方。
如果要用凡人的認知來解讀造物主的奇妙,「血管加壓素」是用來對抗身體水份減少的重要應變措施。面對「脫水」時,減少小便量,將水份牢牢鎖在體內;面對「失血」時,加強血小板和凝血功能,盼能止血減少體液繼續流失;當體液流失過多血壓下降時,還能放大絕直接讓血管收縮維持血壓,偉哉血管加壓素!
因為它豐富的生理機轉,也被廣泛用於藥物治療上面:本體 Vasopressin 用於急救及敗血性休克使血壓上升,但重要性逐漸下降;人工合成的類似物 Desmopressin 用於治療中樞性尿崩症和夜尿症,還有治療洗腎病人和 A 型血友病因凝血功能不佳造成的出血;另一種類似物 Terlipressin 則利用能夠使血管收縮的特性,用於治療肝硬化併發的食道靜脈瘤出血和肝腎症候群。
留不住的水
病人的丈夫也提到妻子自從開刀後,喝水習慣就改變了,常常覺得口渴,每天都必須喝大量的水,尤其是晚上睡覺時常常要起床喝水,大約 2000 c.c. 左右,連帶早上喝的每天必須喝到 4000 c.c. 以上的水份,這樣的生活就這樣過了十幾年。
這位女性在那次腦瘤開刀時連帶影響了腦下垂體分泌血管加壓素的功能,沒有了血管加壓素的抗利尿功能,腎臟每小時都排出大量尿液。體液減少刺激了人類最原始的本能——口渴,於是她每天都要喝大量的水來維持身體的平衡。但現在她重病倒下了,再也不能自己尋找水份,但身體仍然在不停地流失,即使我們從靜脈每小時給予 200 ml 以上的輸液,仍然遠遠追不上她流失的速度。
在開立了 Desmopressin 0.2 mg 皮下注射之後,病患每小時的尿量從 700 減少至 400 然後是 100 多,而尿液的滲透壓也從 150 mOSM/L上升到 450 mOSM/L。終於能夠開始幫她「補水」,而我也終於能夠回值班室去睡覺了。未來這位小姐康復出院的時候,建議要帶上一罐 Desmopressin 鼻噴劑,一天噴一到兩次,減少尿崩和夜尿的情形,生活品質應該能改善許多!
- 本文轉載自作者部落格 Docteur Etienne 的值班手札。