搭配泛科學二月選書《下一場人類大瘟疫》,邀請到中央研究院歷史語言研究所副研究員李尚仁,和台大公共衛生學院流行病學研究所教授金傳春,分別與大家聊聊歷史上流行病怎麼透過交通傳播造成大疫情,以及現在面對的流感、禽流感為什麼這麼可怕。
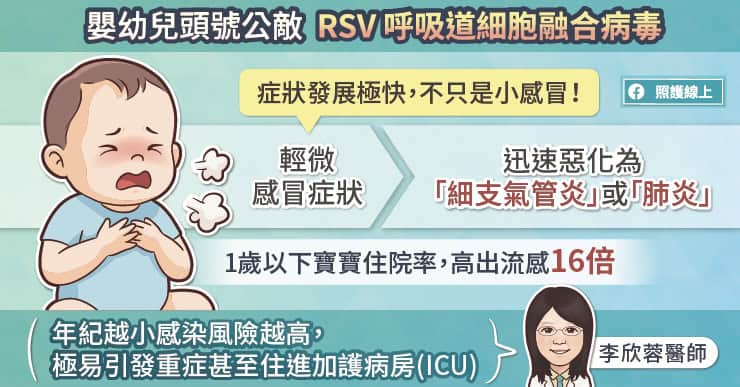
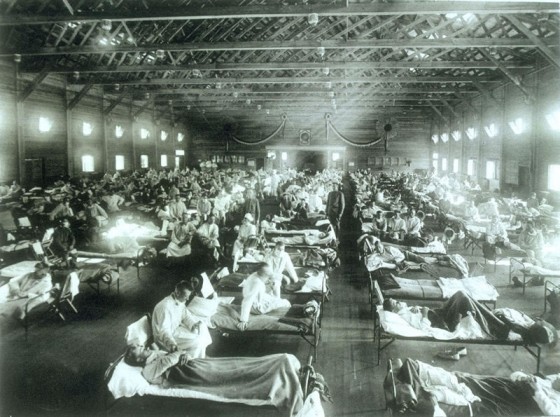
當 A 型流感開始在台灣蔓延,急診病房裡塞滿咳嗽發燒的重症患者,醫生護士忙得焦頭爛額卻仍舊無法有效阻止病情延燒。截至 105 年 2 月底,這季的 H1N1 流感已經累積 1100 多個重症病例、造成至少 84 位民眾死亡,光是二月最後一個禮拜,就增加 338 位重症患者,其中中壯年族群最容易併發重症,成為這波流感的高危險群。這麼嚴重的流感,逼得衛生福利部部長蔣丙煌親上火線,強調衛福部「不可能擺爛」,所有人都想問,這波流感為什麼如此猖獗?
政府站在第一線 才能有效防疫

因為了解疫情可能比想像中嚴重,致力於病毒學研究的台大公衛學院流行病與預防醫學研究所教授金傳春,忍不住批評政府作為不夠積極。「去年禽流感流行的時候,就應該派人到第一線檢疫,直接接觸家禽的雞農、鴨農,衛福部都應該確實掌握」。台灣自SARS之後,就有急診症候群偵測系統,數據每 6 小時更新一次,只要即時監測咳嗽發燒人數,應該就可以掌握流感趨勢。「這些數據我們手上都沒有。」政府握有重要資訊,卻讓官員「坐在辦公室吹冷氣」,光靠部門蒐集的二手資料,怎麼可能精確掌握疫情?金傳春多次跟政府部門建議,禽流感曾在台灣大流行,即使只有少數病毒會感染人類,還是不能忽略突變的可能,官員得前往第一線了解狀況,但這樣的話似乎是言者諄諄、聽者藐藐。
每個政府似乎都得付出慘痛代價,才有可能更進一步。
台灣在 SARS 之後,建立急診症候群偵測系統。翻開流感歷史,歐洲的檢疫制度、隔離所,也是在發生人類史上最嚴重瘟疫之一的黑死病後才開始設立,這個的代價是 7500 萬人死亡。而我們還要多久才能不再依賴慘痛教訓獲得經驗?
交通便利 反而帶來更多病原
歷史能鑑往知來,中研院歷史研究所副研究員李尚仁,引用地理學家 David Harvey 的圖指出,「地球越變越小,疾病傳播也越來越快。」從中世紀的黑死病,到 17、18 世紀的霍亂,南來北往的交通,不只帶來商業繁榮,也把傳染病一起帶到全世界。

1492 年哥倫布發現新大陸後,除了將西方人的船堅炮利帶進中南美洲外,也順便帶來新型傳染病(目前大家所熟知的「天花」),由於中南美洲當時和世界其他地區沒有接觸,印地安人體內沒有抗體,造成人口上千萬的阿茲特克帝國,完全敵不過數百位西班牙征服者,「1519 年,墨西哥原住民人口還有 1500 多萬,歐洲人接觸後,只剩 150 萬」,李尚仁說。這或許也解釋了為什麼某些病狀只會在特定區域出現的原因。
但當我們無法拒絕南來北往交通帶來的商業效益時,想從流感中安全下莊,了解流感病毒是前進的第一步。
流感跟禽流感 有什麼關聯?
說 H1N1 之前,先談談禽流感。
所謂的禽流感(鳥禽類流行性感冒,Avian Influenza,AI),顧名思義,就是在鳥類身上發現的流行性感冒,凡是天上飛的、地上爬的、水中游的,兩隻腳的鳥類,都可能成為病毒宿主,有些特殊情況禽流感會感染豬,甚至可能跨物種傳染給人。禽流感最早的紀載,出現在 1878 年的義大利和歐洲地區,剛開始都只有禽類受到感染,20 世紀後,開始在人類身上發現,且疫情爆發地區多集中在亞洲。
監測禽流感 才能有效掌握流感疫情
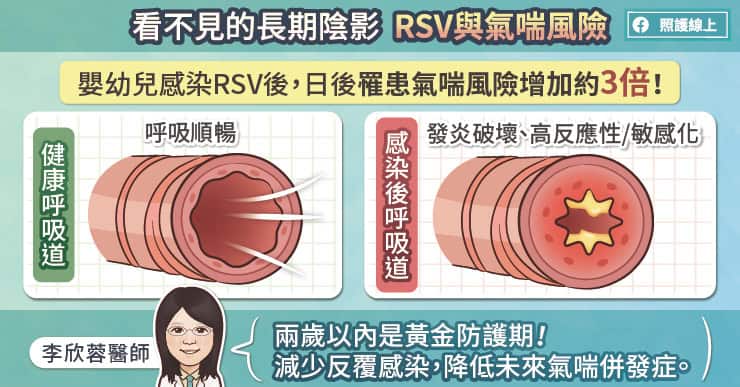
檢視流感歷史,1918 年 H1N1 大流行,曾造成五千到一億人死亡,佔據當時世界人口的十七分之一,金傳春形容疫情的損失「甚至超過第一次世界大戰」。同時越來越多證據顯示,1918 年的流感大流行,病毒是先感染禽類、透過豬隻再感染人,也因此禽流感的發病趨勢和流感出現時機,很有可能密切相關。即使現在禽流感病毒傳染給人的案例仍是少數,政府也應該事先預防,避免疫情爆發措手不及。
你可能想問,為什麼原本無法感染人類的病毒,最後會出現在人類身上?這可能要從病毒突變的機率開始說起。
病毒不斷變化 成為防疫困難主因
具備八段基因的流感病毒,基因可來自不同宿主,也就是部分來自人、部分來自禽,這樣會增加病毒基因重組的機率,產生變異、適應新環境的機會相對提高。
而因為病毒體積非常小,構造也很精簡,除了外面覆蓋的套膜,內部就只剩遺傳物質DNA或RNA。DNA病毒和RNA病毒最大的不同在於突變率,DNA病毒內部有自動修正系統,當複製過程基因出錯時,會自我修正;但RNA沒有負責校對的聚合酶,一旦出錯就可能形成突變,不幸的是,流感病毒就屬於RNA病毒,變異重組性高,讓病毒更能適應宿主生存環境,也是造成流行的可能原因。
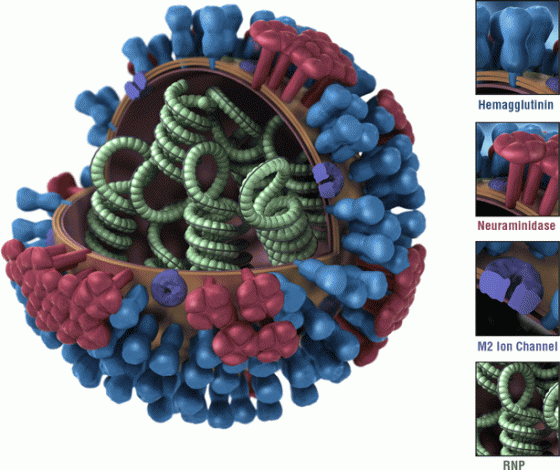
和細胞不同,病毒只有在活細胞內才能複製,用專業術語來講,它是「絕對細胞內寄生生物」(obligate intracellular parasite),雖然科學家至今仍對病毒是否具備生命狀態爭論不休,但找到宿主、在體內複製繁殖,還是病毒存在的首要目標。
一般熟知的H_N_,其實是對流感病毒名稱的縮寫。所謂的 H(Hemagglutinin)是指血球凝聚素,在病毒附著在細胞上後,像鑰匙一樣負責打開入口侵入細胞;N(Neuraminidase)則是指神經氨酸酶,可以幫助病毒脫離宿主感染新細胞。
豬隻成為病毒大熔爐 再感染人類
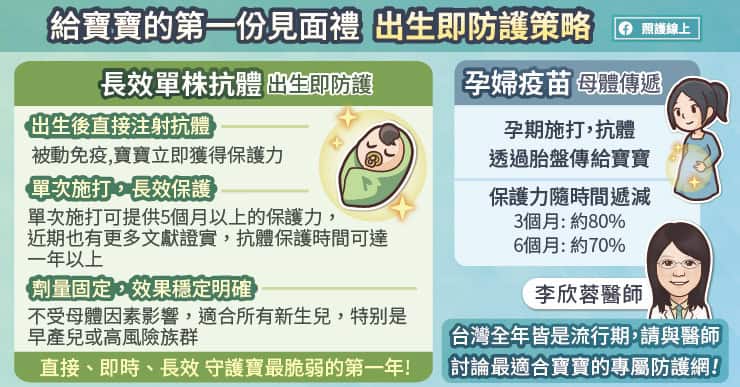
這次的 H1N1 流感病毒,是一種源自豬隻感染的疾病。豬隻在流感傳播途徑中,扮演關鍵角色,原先無法直接感染人類的禽流感病毒,在進入豬隻體內後,會進行基因重組,融合哺乳類基因,換句話說,人類如果接觸感染病毒的豬隻或豬隻的排泄物,就可能被感染,接著流感病毒再透過飛沫、接觸傳染等途徑,感染其他人。
面對它 不能迴避它
2015 年台灣 H5N2 和 H5N8 禽流感大流行,感染對象以水禽為主,依據香港在禽流感方面的研究,過去已經有受感染水禽傳染病毒給火雞的案例,不能不防範禽流感病毒在地化後,直接傳染給人的可能性。「面對它,不能迴避它。」長期研究病毒的金傳春再三強調,預防勝於治療,政府在防疫上還可以做的更多,只要行政部門誠實以對、正視疫情發展,並隨時告知民眾相關訊息,流感疫情就不會成為行政部門不敢面對的燙手山芋。