諾貝爾獎也會搞烏龍
「我們將諾貝爾醫學獎授予約翰尼斯·菲比格(Johannes Andreas Grib Fibiger)先生,以表彰他發現了能造成腫瘤的寄生蟲-螺旋體癌線蟲。」-1926年 [1]
事實證明,那年諾貝爾獎頒得大錯特錯。
癌症,從何而來?
「全球首見 寄生蟲引發人類腫瘤-中央社」,本想著又是一則混淆視聽的文章,生氣地點開後才發現,這是真實的新聞,而且還是個極為罕見的病例,更發表在國際期刊–新英格蘭醫學期刊(New England Journal of Medicine)上。
報告中述說一名在哥倫比亞的愛滋患者,身上冒出了許多當地醫師無法解釋的腫瘤,深入研究後才發現,這名病人身上的腫瘤,是由寄生蟲傳染給他的,更精確地說,一隻潛藏在患者體內的寄生蟲,牠的細胞不僅有了惡性的突變,更在人體裡落地生根、綿延子孫,在受害者身上長出許多的腫瘤[2, 3]。這個獨特的病例,讓我想起了1926年那次飽受爭議的諾貝爾醫學獎,以及這個爭吵了百餘年的大哉問–「癌症的病因是什麼?」
十九世紀以來普遍認為,癌症是一種由不正常的細胞增生所引發的疾病,但癌症的本質是一種傳染病?還是由環境誘發的疾病呢?不同的答案各自吸引了許多傑出的科學家,而兩派的陣營就此爭鬥了數十年。這段癌症起源之爭的故事,就讓我們從英國煙囪工人的疾病,以及一名日本武士的兒子開始說起吧……
被諾貝爾遺忘的科學家--山極勝三郎
1891年,世界研究的中心仍在歐洲,一名日本的年輕人–山極勝三郎(やまぎわ かつさぶろう)在德國開啟了他的科學之路。當時醫學界已經注意到,英國的煙囪工人罹患皮膚癌的比例特別高,但卻無法藉由塗抹煤灰的方式,讓動物得到癌症。1915年,山極設計了長達一整年的動物實驗,他不間斷地將煤灰中提煉出的焦油塗抹在兔子的耳朵上,實驗持續了一年之後,終於在塗抹的部位上發現腫瘤 [4, 5]。
這是人類有史以來第一次,能夠隨心所欲的「製造癌症」,環境因子誘發腫瘤的學派就此站上頂峰。但可惜的是,11年後的諾貝爾獎委員會,卻完全忽略了山極的貢獻,僅頒給了癌症傳染學派的科學家-菲比格先生,表揚他發現了能誘發大鼠胃癌的線蟲。諾貝爾獎忽視山極的作法飽受批評,更糟的是,那個獲獎的線蟲理論完全是錯誤的,實驗中增生的大鼠胃壁細胞,被證實是大鼠的飲食裡缺乏維生素A的緣故,不久後,線蟲理論完全被捨棄[4, 5]。1930年代之後,癌症傳染學派漸漸式微,寄生蟲會引起癌症的想法,更被視為異想天開的理論……

長滿寄生蟲腫瘤的人體
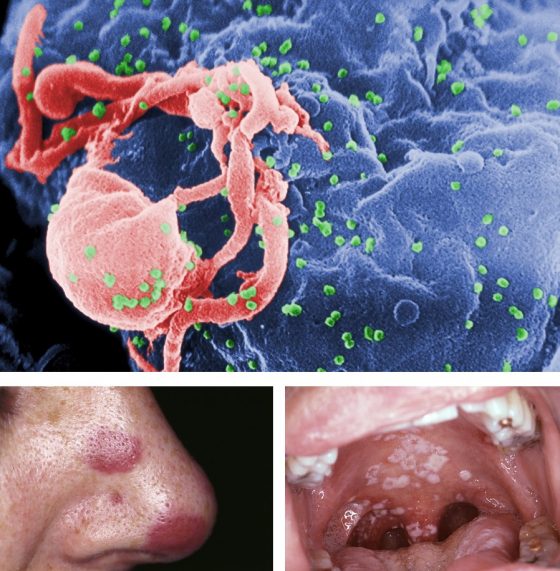
讓我們把時間轉回2013年1月,那名愛滋患者因為高燒、乏力、體重減輕等症狀而求診。醫生發現了典型的愛滋病症狀,血液中的CD4細胞數量極低,而且病毒RNA的濃度極高,顯示了嚴重的愛滋病表徵。但同時,醫生也看到了難以解釋的現象,患者體內的淋巴結長滿腫瘤,最大直徑可達5公分。從組織切片中觀察到,細胞極為兇惡,組織內浸潤著血管、淋巴,更偶有壞死的區域,不正常的結構和侵略性顯示了惡性腫瘤的特徵,而組織內有血管的形成,更暗示了這些惡性細胞具有吸引血管生成的能力,能誘使受害者的血管供給腫瘤營養,讓腫瘤持續長大,並且轉移到人體各處。
但令醫生困擾的是,這些細胞非常的小,直徑大約僅有5 μm(人體細胞約20-30 μm),而初步以免疫組織化學染色法(Immunohistochemistry/IHC)判讀後,竟發現腫瘤缺乏人類癌症常見的角質蛋白(cytokeratin)。換句話說,這些在患者體內肆無忌憚生長的腫瘤,並不屬於人類!
2013年的5月,患者離世。當地醫生帶著他死前簽署的同意書和檢體飛往美國尋求解答。研究團隊分別選用阿米巴原蟲、真菌、絛蟲的基因,利用PCR的技術比對腫瘤細胞,結果發現病人體內的腫瘤基因,高達99%和絛蟲吻合!同時,免疫組織化學染色法和核酸原位雜合技術(in situ hybridization)都顯示,那些兇惡的腫瘤組織,是屬於絛蟲的!進一步比對資料庫的結果,絛蟲腫瘤細胞裡的基因有6處突變,而其中3處已知可能會導致細胞癌化。因此,這些兇惡,而且四處侵犯人體的外來物,非常有可能是一隻有了惡性突變細胞的絛蟲,臨死之際將惡性細胞傳染給患者,而不幸的是,愛滋病毒摧毀了患者的免疫系統,兇惡的絛蟲腫瘤就此在人體內安家立業、大行其道了。
回到上個世紀初,環境誘發學派和癌症傳染學派互有領先,前者證明了香菸和X光也能誘發腫瘤,後者則在發現了腫瘤病毒的機制後聲勢大漲。歷經數十年的糾纏,科學證據逐漸說明了兩派人馬都是正確的,病毒或是環境因子都足以改變正常細胞的基因和修復功能,進而引發癌症。研究癌症的學者們逐漸將對立轉為共識,而那些文筆之爭也漸漸地成為了過去。
翻開現在的生物課本,裡頭已經闡明腫瘤可以由微生物傳染(如:人類乳突病毒),也可以由環境引起(如:香菸)。百年之前,兩派的爭執已經成為歷史,更不會有人記得那個錯誤的腫瘤線蟲理論,和那位被諾貝爾獎遺忘的日本科學家-山極勝三郎,直到神祕的癌症面紗已逐步被掀開的今天。
寫在文末
上個世紀初期,環境誘發學派和癌症傳染學派的競爭過程十分有趣,期間還出現菸草公司企圖打壓環境誘發學派的科學家,力阻他發表菸草致癌的論文,故事十分精彩,有興趣的讀者可以翻閱「追獵癌症」一書。
本文感謝衛生福利部台東醫院檢驗科張昱維(Yu-Wei Chang)協助。
參考文獻
- [1] The Nobel Prize in Physiology or Medicine 1926. 諾貝爾獎官方網頁。
- [2] 全球首見 寄生蟲引發人類腫瘤。中央通訊社官方網頁。
- [3] Atis Muehlenbachs, Julu Bhatnagar, Carlos A. Agudelo, Alicia Hidron, Mark L. Eberhard, Blaine A. Mathison, B.S.M.(A.S.C.P.), Michael A. Frace, Akira Ito, Maureen G. Metcalfe, Dominique C. Rollin, Govinda S. Visvesvara, Cau D. Pham, Tara L. Jones, Patricia W. Greer, M.T., Alejandro Vélez Hoyos, Peter D. Olson, Lucy R. Diazgranados, and Sherif R. Zaki, (2015) Malignant Transformation of Hymenolepis nana in a Human Host, The New England Journal of Medicine, 373, 1845-1852, DOI: 10.1056/NEJMoa1505892
- [4] Guide to Nobel Prize. Cancer. 大英百科全書官方網頁。
- [5] Robert A. Weinberg (2005) 追獵癌症:癌症病因研究之路,天下文化,中華民國,台北