- 作者/ 劉育志 醫師
- 本文轉載自 Care Online 照護線上《資深演員血糖飆破500 MG/DL,依循控糖 4 要領遠離併發症危機!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接

「剛確診是糖尿病的時候,我的血糖超過 500mg/dL!」61 歲程先生是位資深職業演員,診斷糖尿病已有 25 年,「當時準備做膽囊切除手術,術前抽血才發現血糖過高。過去並不了解糖尿病,所以沒有特別在意,藥物都是想到才吃,也沒有規律回診的觀念。」
「因為工作長時間待在劇組,常常吃外食,生活作息不是很正常,血糖控制得越來越差,甚至開始陸續出現口渴、頻尿等高血糖症狀,也是那時才深刻明白糖尿病用藥的重要性。」程先生說,「認真了解後,才發現原來糖尿病併發症很多,加上我本身也有高血壓,如果沒有規律治療,後果不堪設想。」

在治療過程,常有親朋好友推薦一些號稱可以根治糖尿病的秘方,程先生說,但我對糖尿病有更充分的認識,也曉得現階段根本沒有可以治癒糖尿病的藥物,所以我都遵從醫師處方使用藥物,將血糖控制得十分穩定,也會提醒其他糖友,千萬別相信來路不明的偏方,以免花錢又傷身。
因為我還另外服用心血管疾病的藥物,所以醫師有幫忙調整降血糖藥物,減少每天吃藥的數量與頻次,達到調節血糖的效果,也不會耽誤拍戲。程先生說,「各位糖友若對治療有任何疑問,都要主動與醫師討論喔!」
無論是糖尿病,或高血壓、高血脂,最好都要遵從醫囑使用藥物。中和班廷謝安慈診所院長謝安慈醫師指出,以糖尿病為例,會出現腎臟病變、甚至需要洗腎是因為血糖控制不好所造成,而不是因為使用降血糖藥物。如果按時用藥,把血糖控制得很好,腎臟、眼睛、心血管便比較不會出問題,糖友千萬不能聽信謠言以免耽誤病情,造成難以挽回的後果。
現在的訊息量非常大,常常讓糖友困惑,不知道該相信哪一種。為此,糖尿病衛教學會整理了許多對糖友很重要的資訊,推出「糖尿病智慧好幫手」LINE 聊天機器人,方便糖友發問,獲得正確的答案。
臨床上有些糖友可能遇過低血糖的狀況,所以會自行減量或停藥,還有些糖友則是擔心藥物會有交互作用。謝安慈醫師說,如果有這些問題,其實可以在回診時提出來討論,醫師都能幫忙調整。
會造成低血糖的口服藥主要是刺激胰島素分泌的藥物,使用這類藥物的糖友要按時用餐、服藥,減少低血糖發生的機會,也可以準備小糖包放在身邊,若出現手抖、心悸、頭暈、冒冷汗等低血糖症狀時,便能立刻使用。
謝安慈醫師說,糖尿病的藥物一直都在進步,目前已有較不會出現低血糖的藥物,例如 DPP4i 可延長腸泌素作用時間,幫助血糖穩定;排糖藥物能把糖分從尿液排出去,減少血液中的含糖量,也有助於延緩腎臟功能惡化。醫師開藥時,都會綜合評估患者的身體狀況,也會留意可能產生交互作用的藥物,患者可以放心使用。

糖尿病的治療就是飲食、運動跟藥物三個重點,謝安慈醫師說,做好飲食控制與規律運動,並按時用藥才能讓血糖穩定。糖尿病的藥物種類非常多,醫師會根據糖友的生活型態、身體狀況來挑選合適的藥物組合。
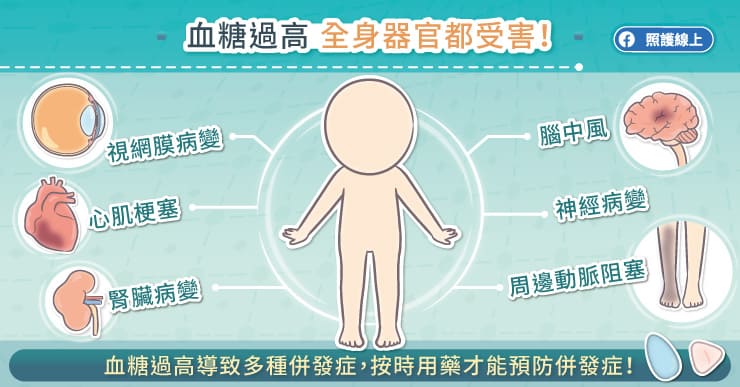
每一位病人也要問清楚藥物的特點,然後依照指示服用,按照時間吃藥。過去研究顯示,血糖高容易造成糖尿病的併發症,如中風、心肌梗塞、腎臟病變、眼睛病變、神經病變等,但是血糖的起伏過大,也是造成糖尿病併發症的重要原因,值得糖友注意。
貼心小提醒
血糖超標時,通常沒有明顯症狀,而讓人輕忽了血糖的危害。謝安慈醫師提醒,血糖超標會傷害全身的大血管、小血管,而造成中風、心肌梗塞、腎臟衰竭、眼睛病變、周邊動脈阻塞等各種嚴重併發症。糖友務必和醫療團隊密切配合,做好飲食管理、規律運動、並按時服藥,以減少慢性併發症。
糖尿病治療的觀念持續進步,除了維持血糖穩定,也希望能夠善用藥物,發揮器官保護的效果,改善糖友的預後。若對糖尿病有任何疑問,請和醫師討論,共同擬定合適的治療方式。
切勿道聽塗說、誤信偏方,以免造成難以挽回的傷害!
本文轉載自 Care Online 照護線上《資深演員血糖飆破 500 MG/DL,依循控糖 4 要領遠離併發症危機!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
加入照護線上 LINE 官方帳號,健康資訊不漏接