「醫師,我母親前兩天又昏倒了。」王小姐憂心地說。
「可能是主動脈瓣狹窄的問題又惡化了,」醫師蹙起眉頭說,「我們再做一次心臟超音波,評估目前主動脈狹窄的狀況。」
「最近已經昏倒三次了,是不是應該開刀換瓣膜?」王小姐問。
「主動脈瓣狹窄惡化會危及性命,的確要考慮把損壞的瓣膜換掉。」醫師點點頭說。
主動脈瓣狹窄初期大多沒有症狀,一旦出現症狀,就像啟動了倒數計時器,嘉義長庚心臟外科副教授黃耀廣醫師指出,患者在出現胸痛、昏厥、心衰竭等症狀後的平均存活時間,分別剩下 5 年、3 年、2 年〔1〕。建議要進行手術介入,更換損壞、狹窄的瓣膜。
我們的心臟收縮時可以推動血液循環,為了讓血液朝正確的方向流動,心房與心室的出口都具有瓣膜,像單向式閘門,可以防止血液逆流。
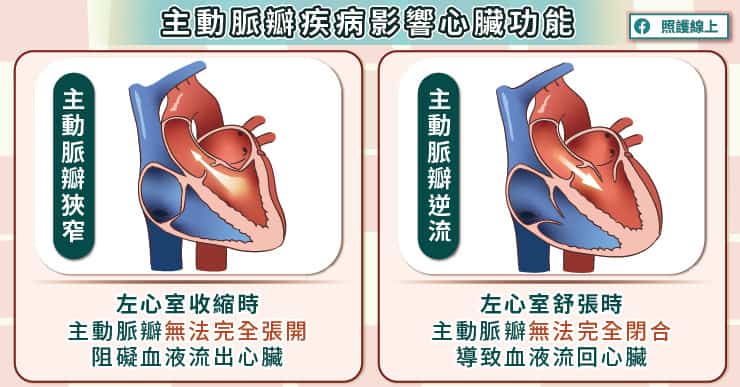
「主動脈瓣位於左心室與主動脈的交界,負責讓心臟的血液朝著主動脈的方向前進」,黃耀廣醫師解釋,「當左心室收縮時,主動脈瓣會開啟,讓血液從左心室流入主動脈;當左心室舒張時,主動脈瓣會關閉,避免血液流回左心室。無論是瓣膜關不緊,或是瓣膜打不開,都會造成大問題。」
關不緊的瓣膜,主動脈瓣閉鎖不全
「導致主動脈瓣膜閉鎖不全的原因包括老化、感染、風濕性心臟病等,在過去大部分是風濕性心臟病,現在則是感染,而造成瓣膜損壞。」黃耀廣醫師說,「部分患者是天生的,因為主動脈瓣膜的構造長得不太一樣,而在關閉時無法密合。」
如果主動脈瓣無法完全關閉,血液便會在心臟舒張的時候,從主動脈灌回心臟裡,進而導致肺高壓。黃耀廣醫師說,肺高壓容易讓患者咳嗽,若出現肺水腫,就會越來越喘。
打不開的瓣膜,主動脈瓣狹窄
「大部分的主動脈狹窄,是因為年紀大而使主動脈瓣老化、變硬,較常出現在八十歲左右。」黃耀廣醫師說,「另一種情況是有些人的瓣膜先天長得不一樣,大部分人的主動脈瓣都是三個葉片,但是他只有兩個葉片,所以主動脈瓣狹窄會比較早發生,大概在五、六十歲便開始出現症狀。至於風濕性心臟病,是小時候感染 β 溶血性 A 群鏈球菌,使主動脈瓣膜漸漸黏在一起,現今在台灣已經非常少見。」
主動脈瓣狹窄時,血液無法在心臟收縮時順利流出心臟,使心臟必須更費力收縮,而身體則無法獲得足夠的血液供應。
主動脈瓣狹窄初期都沒有症狀,黃耀廣醫師分析,隨著主動脈瓣狹窄惡化,器官得不到足夠的血液供應時,便會出現問題,例如冠狀動脈血流不足,會導致胸悶、胸痛;腦部血流不足,會出現頭暈、昏厥;全身的血流不足,病人就會喘、心衰竭。
何時會需要接受主動脈瓣置換手術?
一開始的主動脈瓣狹窄或逆流,都是以藥物控制為主,醫師會根據患者的狀況使用合適的藥物,黃耀廣副教授指出,如果瓣膜功能變差,心臟收縮率也跟著下降,就要趕快動手術,只有手術治療能夠有效解決主動脈瓣狹窄的問題。
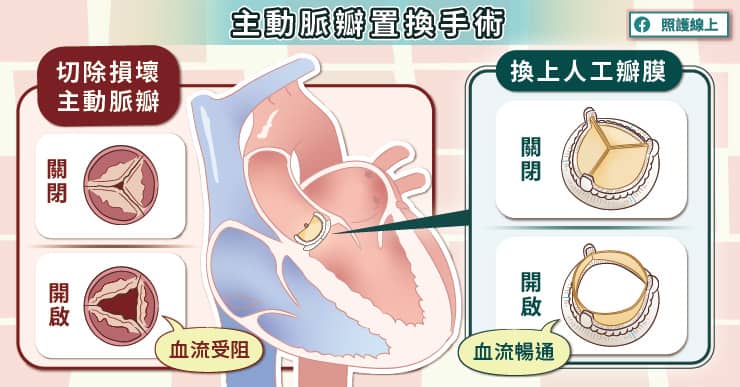
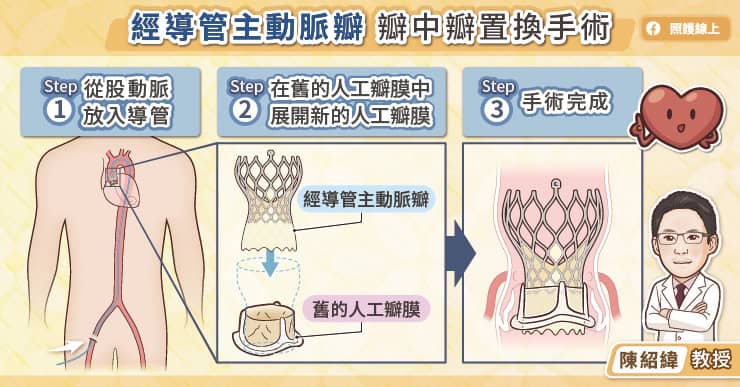
由於大部分患者的主動脈瓣已經不堪使用,所以主要使用主動脈瓣置換手術。黃耀廣醫師說明,更換主動脈瓣目前有兩種方式,一種是利用導管從血管內進行主動脈更換,另一種是打開主動脈,將損壞的主動脈瓣切除,然後縫上人工瓣膜。
機械瓣膜、生物瓣膜,人工瓣膜怎麼選?
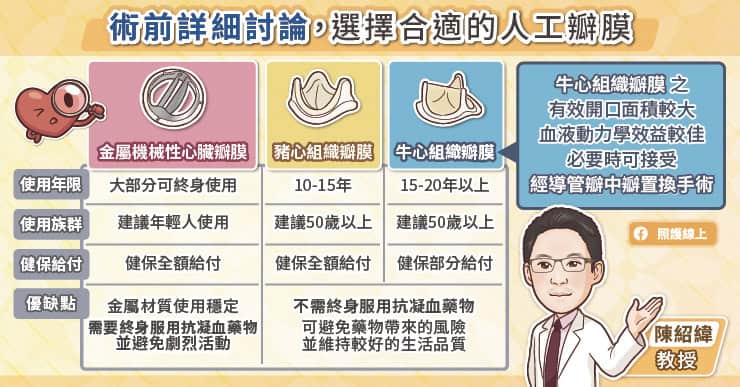
人工瓣膜可分成機械瓣膜與生物瓣膜,黃耀廣醫師分析,機械瓣膜的優點是很耐用,不太容易損壞,至於機械瓣膜的缺點是必須終身服用抗凝血劑,而且使用機械瓣膜的患者中風的機率會比生物瓣膜還要高一些。
生物瓣膜的優點是不需要終身使用很強的抗凝血劑,甚至有些病患不需要抗凝血劑。

「剛換完生物瓣膜後,會先吃一段時間的抗凝血劑,等到血管內皮細胞慢慢長到瓣膜上。」黃耀廣醫師說,「但是因為有部分患者合併有心房顫動,吃抗凝血劑能預防血栓形成,會比較安全,所以這類病患得請他繼續吃抗凝血劑,只是劑量可以比較低。」
生物瓣膜包括豬組織瓣膜和牛組織瓣膜,黃耀廣醫師說,牛組織瓣膜具有結構上的優勢,最大開口可以開的比較大,有效開口面積和血液動力學比豬組織瓣膜好,讓患者擁有較好的活動能力與心肺功能。由於有效面積大,未來發生狹窄的機會就比較低,根據國外的研究,應該可以使用到 15 年以上。
貼心小提醒
主動脈瓣狹窄初期,患者通常沒有感覺,隨著主動脈瓣狹窄惡化,身體各器官漸漸得不到足夠的血液供應,於是患者會開始感到胸悶、胸痛、心悸、頭暈、昏厥、疲倦無力、活動時很容易喘。
如果出現相關症狀時,千萬不要自認為是單純的老化而延誤就醫,黃耀廣醫師提醒,主動脈瓣狹窄會對性命造成威脅,最好能及早發現、及早治療!