- 作者 / 照護線上編輯部
- 本文轉載自 Care Online 照護線上《手術自費醫材千百種,單次醫材重處理後再使用,術前務必搞清楚!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

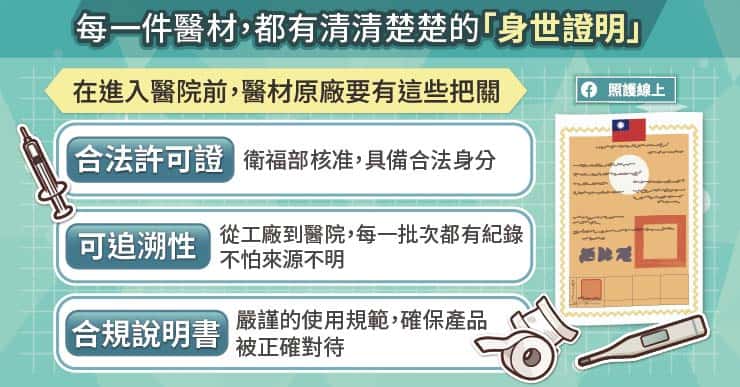
隨著科技的進步,在手術過程中常會運用各種自費醫療器材,常見的醫材包括止血夾、能量刀、縫合器、鑽頭等,都是以提升治療成效、減少併發症為主要目的。為確保醫材的效能、安全及可靠,部分自費醫材是設計為「單次使用」,即「單一次使用後即須丟棄」。
然而,基於醫療成本考量,衛福部宣布於 2021 年 1 月 1 日起,法令放寬讓全台各大醫院可以重新處理使用過的單次使用醫材,也就是在進行清潔、消毒、滅菌後,將單次醫材再提供給下一位患者使用。
根據 108 年醫事機構現況及服務量統計分析,全台灣每天有將近 7,000 台手術執行〔1〕,大家在接受手術前,除了關心手術形式,也必須了解術中使用的醫材種類,才能掌握自己的健康。
若在評估後,考量使用重處理單次醫材,大家也應考量 3 大問題,包括:重處理單次醫材的安全性、發生不良反應之責任歸屬、重消次數與收費標準不一。
問題一:重處理單次醫材的安全性
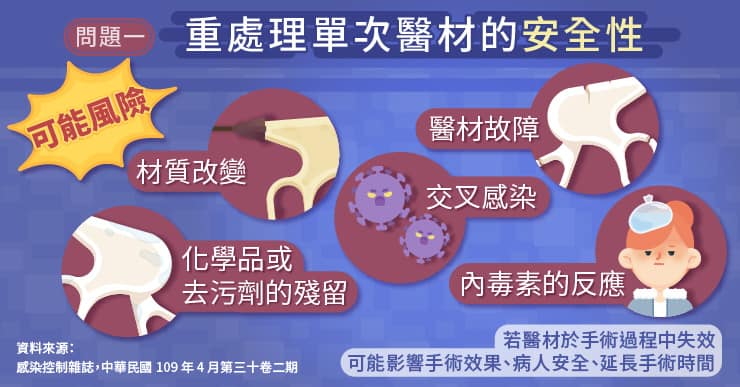
單次醫材的製程設計、材料選擇,都是以單一次性使用後丟棄為標準。器械組成十分精密,孔洞縫隙非常小,更不具備拆卸或重新安裝等設計,若恣意重處理,恐難以徹底清潔。
透過國外的研究人員將一批全新的單次醫材,與經由專業重處理廠依循嚴格標準(AAMI TIR 30、ISO 11135-2007)處理的單次醫材,進行一系列檢測。以目測、光學顯微鏡、電子顯微鏡檢測結果發現,多數經過重處理的單次醫材依然有殘留物,且更有材質劣化的問題。部分重處理單次醫材仍可偵測到血紅素反應,在經過培養後,有重處理單次醫材觀察到細菌生長量超過無菌保證水準(sterility assurance level) 〔2〕。
由衛生福利部疾病管制署出版的感染控制雜誌曾經提出,使用重處理單次醫材之可能風險,包括交叉感染、材質改變、醫材故障、化學品或去污劑的殘留、故障、內毒素反應〔3〕等。交叉感染、內毒素反應等會對患者健康造成危害,且衍生出更多醫療花費以及醫療糾紛。
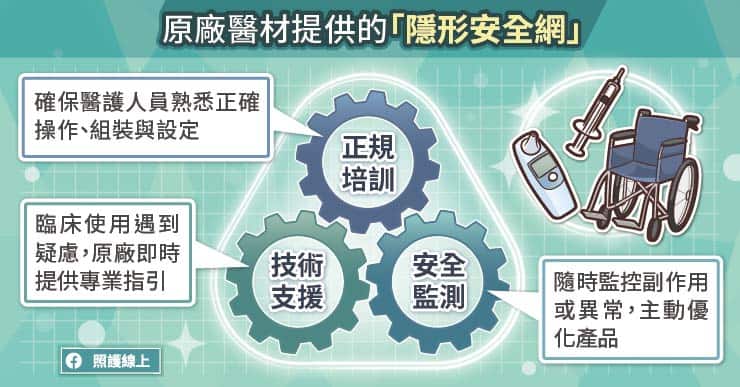
在手術過程中,經常需要截斷血管,將會使用封閉血管的醫療器材,若醫材經多次的重新消毒、滅菌後,可能導致夾合、封閉血管的功能變差,進而影響手術的效果〔4〕;一旦醫材於手術過程中故障、失效,更會影響手術進行及病人安全,甚至使得手術時間延長,讓病患暴露於更長的麻醉時間及風險中。
衛生福利部醫事司亦提醒,若重處理過程不確實,在使用上可能會有健康上的風險,因此,建議民眾在選擇時須了解其風險程度〔5〕,並且多加注意。
問題二:發生不良反應之責任歸屬
使用重處理單次醫材,還會衍生一些難題,例如:在醫材失效或發生不良反應時,法律責任該如何歸屬?是執行醫材重處理的單位該負起全責?還是主刀醫師與醫療團隊?又或是由民眾自行承擔?
基本上,若患者因重處理單次醫材於術中失效、故障,而導致意外、影響手術效果、衍生併發症時,應可究責於重處理的執行單位。但問題是,這 3 年為執行的過渡期,重處理作業由各醫院自行執行,重處理的程序由政府核定,且醫療人員也需於術前同步需評估醫材狀態,才能進行使用。一旦醫材於術中或術後出現問題,權責歸屬十分不明確。

問題三:重消次數與收費標準不一
重處理單次醫材的重複消毒、滅菌及使用次數與收費標準皆是民眾相當關心的問題。然而,同一種醫療器材,在不同醫院,可能因不同重處理次數、方式,而有不同的收費標準,導致市場價格混亂,患者及家屬在事前務必了解清楚。
使用重處理單次醫材攸關病患的權益與安全,醫院必須事先揭露,告知該次醫療行為是否會使用重處理單次醫材,並提供全新單次醫材及重處理單次醫材的費用差別說明,取得病患與家屬同意後才可以使用。
衛生福利部醫事司提醒,民眾可以要求醫院提供衛福部發放之重處理單次醫療器材之核准函,確認該項醫材是在核准品項內,亦可請醫院提供自費品項說明,內容應包括:重處理單次醫療器材的處理過程、重處理次數、及安全注意事項等〔6〕。最後提醒大家,在接受手術前,記得要主動詢問、謹慎評估喔!

參考資料
- 1. 108 年醫事機構現況及服務量統計分析
- 2. Chivukula SR, Lammers S, Wagner J. Assessing organic material on single-use vessel sealing devices: a comparative study of reprocessed and new LigaSure™ devices. Surg Endosc. 2020 Sep 9. doi: 10.1007/s00464-020-07969-8.
- 3. 單次使用醫療器材再處理之感染管制,感染控制雜誌,中華民國 109 年 4 月第三十卷二期
- 4. Quitzan JG, Singh A, Beaufrere H, Valverde A, Lillie B, Salahshoor M, Bardelcik A, Saleh TM. Evaluation of the performance of an endoscopic 3-mm electrothermal bipolar vessel sealing device intended for single use after multiple use-andresterilization cycles. Vet Surg. 2020. 49:vsu13396
- 5. 重處理單次醫材問答集,衛生福利部醫事司
- 6. 重處理單次醫材問答集,衛生福利部醫事司
- 本文轉載自 Care Online 照護線上《手術自費醫材千百種,單次醫材重處理後再使用,術前務必搞清楚!》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接