近來,有特定團體因為宗教信仰的因素,提出「人工流產應於妊娠 8 週內施行」的公投提案,引發多方的討論。
現行的《優生保健施行細則》第 15 條規定,「人工流產應於妊娠二十四週內施行。」
在開啟這項討論前,我們必須得先釐清一些醫學上對於懷孕相關資訊的認知,才能理解這項規定的一些重點以及潛在影響。

到底懷孕幾週了?其實也是推算的
現代婦產醫學的主流共識,對於計算懷孕週數起點的共識,是以女性最後一次月經來潮的第一天開始計算,也就是 LMP (last menstrual period)。
驗孕的原理,是偵測女性體內的人類絨毛膜促性腺激素 (hCG, Human Chorionic Gonadotropin)。一般正常懷孕,hCG 最早可在卵子受精後 6 到 8 天之血清和尿液中測到。等到受精卵著床後,此時大約是受精後 11 天左右,hCG 會大量分泌,此時驗孕也比較明確。
多數有規律性生活的女性,往往是因為意識到月經好像真的很久沒來,才會想到要驗孕。
但由於許多女性的月經週期本來就並不規律,無論是生病、使用常見藥物(消炎藥、抗生素)、熬夜、生活壓力(課業或是工作壓力等)、情緒起伏、體重改變、過度運動、抽菸等因素,都有可能影響月經週期。
所以許多人初次就診確認懷孕的時候,回溯起最後一次月經來潮的時間來計算懷孕週數,很有可能就已經懷孕至少六到八周以上。

胚胎發育的主要關卡,以及八週之後才能做的檢查
確認懷孕之後,大家應該都很常聽說有許多檢查要進行。這是由於發育的過程中有很多事情可以出錯。從下圖看來,胚胎發育有三個主要關卡:
- 受精後前三周到形成胚胎與胚層
- 胚胎器官發育期
- 成熟期
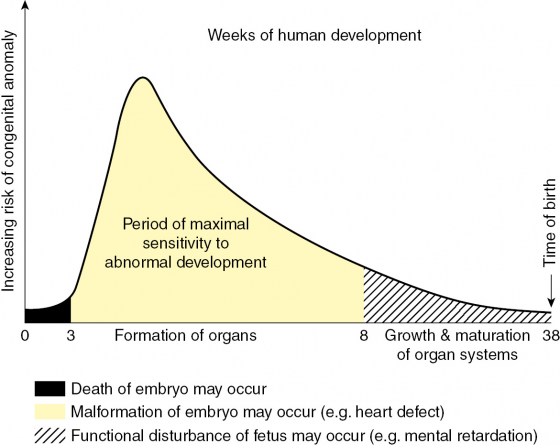
第一個時期的發育,如果受精卵發生異常無法生存,往往在形成胚胎之前,就可能會因為無法著床而不能繼續發育。第二個時期,也就是懷孕三到八周左右,是各個重要器官的主要發育期,此時的發育相當容易受到各種外在因素影響,如果發育不良,可能導致畸胎或流產。八週之後,發生先天性畸胎的可能性就大幅下降(但並不是完全不可能)。
除了先天畸形,許多基因性的遺傳疾病,往往需要等待到八週之後才能進行採樣檢查,例如最常見的羊膜穿刺檢查。
羊膜穿刺是運用超過百年以上的技術,一開始是用於減少羊水過多的處置。一直到發展染色體檢驗技術之後,才應用在取得絨毛膜或羊水的樣本。是目前分析胎兒染色體組成的重要檢查。
檢查過程會在超音波的導引下,用細長的針穿過子宮,小心地進入羊水腔取得檢驗樣本。羊膜穿刺為侵入性檢查,如果為了想要提早知道結果勉強進行,在羊水量還太少的狀況下,羊膜腔的空間太小,細針很有可能會因此誤傷胎兒,造成醫源性的殘肢。

羊膜穿刺是檢查唐氏症的重要檢查,另外還有血友病、乙型海洋性貧血等,也可以藉由檢查羊水中細胞的 DNA 進行診斷。其他像是脊柱裂、腦膜膨出、臍膨出、腹壁裂開等外表的重大缺損,也可以藉由定量羊水內的甲型胎兒蛋白 (α- fetoprotein) ,做為診斷的重大參考。目前絨毛膜採樣的建議篩檢時間是 10 周,羊膜穿刺則為 16 到 22 周左右。
有研究2指出,在 6 至 7 周左右進行高風險的早期絨毛膜採樣,在進行絨毛膜採樣後四周的流產率比起較晚採樣的組別,高了將近三倍;另外胎兒殘肢率也較高。畢竟在難以辨識胎盤位置和進針角度的狀況下,非常難以確保檢查的安全性,很有可能誤傷胎兒。
人工流產設定的時程考量
羊膜穿刺的檢查一般約需二到三周才能得出結果,考量到少數狀況還會需要重新採檢確診,即便是積極計畫生育、參與產前檢查的家長,也多數要到 20 周以後才能較確定胎兒的健康狀況,決定是否繼續懷孕。
一般而言,懷孕 12 周到 19 周發生流產就被稱為晚期流產,20周以後的自主性流產稱為早產。多數晚期流產,是因為孕婦發生極嚴重的子癲前症(多數發生在20周之後)等因素,為了顧及孕婦的安全,如果無法以藥物控制症狀,必須盡早做出結束妊娠的決定。
人工流產的施行,必須要保護孕婦,也需要降低孕婦與親屬事後在心理上的衝擊。考量到要做出這樣的決定需要時間,但又不能持續拖延:太早還不能完整評估胎兒健康,太晚可能會危及孕婦生命安全,在醫療技術和倫理上需取得平衡。因此自 74 年台灣訂立執行「優生保健法」細則以來,與英國 NIH 作法相仿,設定 24 周為人工流產的底線。
養育生命是社會全體的大事,盡可能等待到在風險較小的狀況下才進行檢查,讓為人父母的家屬為未來做好準備,才是醫療團隊與科學家負責任的態度。在沒有科學證據或好的理由支持的前提下,試圖干涉相關的選擇,對社會也會是極大負擔。
參考文獻
- Kumar, G. (2016). Prescribing and teratogenesis in pregnancy. In B. Kumar & Z. Alfirevic (Eds.), Fetal Medicine (Royal College of Obstetricians and Gynaecologists Advanced Skills, pp. 231–242). Cambridge: Cambridge University Press. doi:10.1017/CBO9781107585843.018
- Brambati, B., Simoni, G., Travi, M., Danesino, C., Tului, L., Privitera, O., … Primignani, P. (1992). Genetic diagnosis by chorionic villus sampling before 8 gestational weeks: Efficiency, reliability, and risks on 317 completed pregnancies. Prenatal Diagnosis, 12(10), 789–799. doi: 10.1002/pd.1970121004






































