本文與 益福生醫 合作,泛科學企劃執行
昨晚,你又在床上翻來覆去、無法入眠了嗎?這或許是現代社會最普遍的深夜共鳴。儘管換了昂貴的乳膠枕、拉上百分之百遮光的窗簾,甚至在腦海中數了幾百隻羊,大腦的那個「睡眠開關」卻彷彿生鏽般卡住。這種渴望休息卻睡不著的過程,讓失眠成了一場耗損身心的極限馬拉松 。
皮質醇:你體內那位「永不熄滅」的深夜警報器
要理解失眠,我們得先認識身體的一套精密防衛系統:下視丘-垂體-腎上腺軸(HPA axis) 。這套系統原本是演化給我們的禮物,讓我們在面對劍齒虎或突如其來的危險時,能迅速進入「戰鬥或快逃」的備戰狀態。當這套系統啟動,腎上腺就會分泌皮質醇 (壓力荷爾蒙),這種荷爾蒙能調動能量、提高警覺性,讓我們在危機中保持清醒 。
然而,現代人的「劍齒虎」不再是野獸,而是無止盡的專案進度、電子郵件與職場競爭。對於長期處於高壓或高強度工作環境的人們來說,身體的警報系統可能處於一種「切換不掉」的狀態。
在理想的狀態下,人類的生理時鐘像是一場精確的接力賽。入夜後,身體會進入「修復模式」,此時壓力荷爾蒙「皮質醇」的濃度應該降至最低點,讓「睡眠荷爾蒙」褪黑激素(Melatonin)接棒主導。褪黑激素不僅負責傳遞「天黑了」的訊號,它還能抑制腦中負責維持清醒的食慾素(Orexin)神經元,幫助大腦順利關閉覺醒開關。

然而,當壓力介入時,這場接力賽就會變成跑不完的馬拉松賽。研究指出,長期的高壓環境會導致 HPA 軸過度活化,使得夜間皮質醇異常分泌。這不僅會抑制褪黑激素的分泌,更會讓食慾素在深夜裡持續活化,強迫大腦維持在「高覺醒狀態(Hyperarousal)」。 這種令人崩潰的狀態就是,明明你已經累到不行,但大腦卻像停不下來的發電機!
長期的睡眠不足會導致體內促發炎細胞激素上升,而發炎反應又會進一步活化 HPA 軸,分泌更多皮質醇來試圖消炎,高濃度的皮質醇會進一步干擾深層睡眠與快速動眼期(REM),導致睡眠品質變得低弱又破碎,最終形成「壓力-發炎-失眠」的惡行循環。也就是說,你不是在跟睡眠上的意志力作對,而是在跟失控的生理長期鬥爭。
從腸道重啟好眠開關:PS150 菌株如何調校你的生理時鐘
面對這種煞車失靈的失眠困局,科學家們將目光投向了人體內另一個繁榮的生態系:腸道。腸道與大腦之間存在著一條雙向通訊的高速公路,這就是「菌-腸-腦軸 (Microbiome-Gut-Brain Axis, MGBA)」,而某些特殊菌株不僅能幫助消化、排便,更能透過神經與內分泌途徑與大腦對話,直接參與調節我們的壓力調節與睡眠節律。這種菌株被科學家稱為「精神益生菌」(Psychobiotics)。

在眾多研究菌株中,發酵乳桿菌 Limosilactobacillus fermentum PS150 的表現格外引人注目。PS150菌株源於亞洲益生菌權威「蔡英傑教授」團隊的專業研發,累積多年功能性菌株研發經驗的科學成果。針對臨床常見的「初夜效應」(First Night Effect, FNE),也就是現代人因出差、換床或環境改變導致的入睡困難,俗稱認床。科學家在進行實驗時發現,補充 PS150 菌株能顯著恢復非快速動眼期(NREM)的睡眠長度,且入睡更快,起床後也更容易清醒。更重要的是,不同於常見的藥物助眠手段(如抗組織胺藥物 DIPH)容易造成快速動眼期(REM)剝奪或導致睡眠破碎化,PS150 菌株展現出一種更為「溫和且自然」的調節力,它能有效縮短入睡所需的時間,並恢復睡眠中代表深層修復的「Delta 波」能量。
科學家發現,即便將 PS150 菌株經過特殊的熱處理(Heat-treated),轉化為不具活性但保有關鍵成分的「後生元」(Postbiotics),其生物活性依然能與活菌媲美 。HT-PS150 技術解決了益生菌在儲存與攝取過程中容易失去活性的痛點,讓這些腸道通訊員能更穩定地發揮作用 。
在臨床實驗中,科學家觀察到一個耐人尋味的現象:當詢問受試者的主觀感受時,往往會遇到強大的「安慰劑效應」,無論是服用 HT-PS150 還是安慰劑的人,主觀上大多表示睡眠變好了。這種「體感上的進步」有時會掩蓋真相,讓人分不清是心理作用還是真實效益。
然而,客觀的生理數據(Biomarkers)卻揭開了關鍵的差異。在排除主觀偏誤後,實驗數據顯示 HT-PS150 組有更高比例的人(84.6%)出現了夜間褪黑激素分泌增加,且壓力荷爾蒙(皮質醇)顯著下降,這證明了菌株確實啟動了體內的睡眠調控系統,而不僅僅是心理安慰。
最值得關注的是,對於那些失眠指數較高(ISI ≧ 8)的族群,這種「生理修復」與「主觀體感」終於達成了一致。這群人在補充 HT-PS150 後,不僅生理標記改善,連原本嚴重困擾的主觀睡眠效率、持續時間,以及焦慮感也出現了顯著的進步。
了解更多PS150助眠益生菌:https://lihi3.me/KQ4zi
重新定義深層睡眠:構建全方位的深夜修復計畫
睡眠從來就不只是單純的休息,而是一場生理功能的全面重整。想要重獲高品質的睡眠,關鍵在於為自己建立一個全方位的修復生態系。
這套系統的基石,始於良好的生活習慣。從減少睡前數位螢幕的干擾、優化室內環境,到作息調整。當我們透過規律作息來穩定神經系統,並輔以現代科學對於 PS150 菌株的調節力發現,身體便能更順暢地啟動睡眠開關,回歸自然的運作節律。
與其將失眠視為意志力的抗爭,不如將其看作是生理機能與腸道微生態的深度溝通。透過生活作息的調整與科學實證的支持,每個人都能擁有掌控睡眠的主動權。現在就從優化生活型態開始,為自己按下那個久違的、如嬰兒般香甜的關機鍵吧。

發表意見

討論功能關閉中。
本文由 肺纖維化(菜瓜布肺)社團衛教 合作,泛科學撰文
在現代醫學的警示清單裡,乳癌、大腸癌這些疾病大家都不陌生;但有一個「隱蔽且致命」的威脅卻常被忽視,那就是「肺纖維化」。其中最常見的類型「特發性肺纖維化」(IPF),其預後往往不太樂觀,確診後的五年存活率甚至比許多常見的癌症還低。
首先,我們得先破解一個迷思:肺纖維化並不是單一疾病,而是許多種間質性肺病的共同表現。當我們聽到「肺纖維化」,腦中常浮現「菜瓜布肺」的形象,患者的肺部外觀充滿一個個空洞與疤痕,像極了乾燥的絲瓜。這精準描繪了肺部組織逐漸硬化、失去彈性的過程。
更重要的是,IPF 這類肺纖維化的威脅在於「不可逆」的特性,一旦形成就很難逆轉。這跟部分 COVID-19 康復者身上、仍有機會復原的肺纖維化,是兩種完全不同的概念。

肺部為何會變成「菜瓜布」?
為什麼好端端的肺會變成菜瓜布?這其實是一場身體修復機制失控的結果。
「纖維化」的組織,就是肺部間質組織(interstitium)的疤痕化。間質是圍繞在肺泡周圍,包含血管與支持肺部結構的結締組織。在正常情況下,肺部損傷後會啟動修復機制,並再生健康組織。但在肺纖維化的患者體內,這套修復機制卻「當機」了。
身體會不斷地發出訊號,導致負責修復工作的「纖維母細胞」(fibroblasts)被過度活化,進而失控地沉積膠原蛋白疤痕組織,最終在肺部形成永久性的纖維化。
科學家發現,這個過程之所以棘手,在於它是一個「惡性循環」,肺部同時存在著「發炎反應」與「纖維化」這兩條路徑 ,它們相互加乘,演變成難以阻斷的強大破壞力。
雖然特發性肺纖維化 (IPF) 的具體成因不明 ,但已知某些特定族群的風險更高。例如抽菸,特定年齡與性別(50歲以上男性)、長期暴露於粉塵環境的工作者(農業、畜牧業、採礦業…)、胃食道逆流者。此外,患有自體免疫疾病(如類風濕性關節炎、乾燥症、硬皮症、皮肌炎/多發性肌炎,)的患者,他們併發肺纖維化的機率遠高於一般人,必須特別警覺。

打斷惡性循環的挑戰,為何只對抗「纖維化」還不夠?
面對這個不可逆的疾病,醫學界長年束手無策,直到 2014 年才迎來一道曙光。美國 FDA 批准了兩種機制不同的新藥:Nintedanib 和 Pirfenidone。這兩種藥物的出現是治療史上的分水嶺,首度被證實能夠「延緩」IPF 患者肺功能的惡化速度。
然而,這場戰役尚未結束。現有的治療雖然帶來了希望,卻也凸顯了「未被滿足的醫療需求」。從機制上來看,這些藥物主要抑制的是「纖維化路徑」。
這讓科學界開始思考這個未被滿足的棘手問題:既然疾病的本質是「發炎」與「纖維化」的雙重打擊,那麼,我們是否能找到「同時抑制」這兩條路徑的全新策略,從而更有效地打斷這個惡性循環?
找到同時調控「發炎」與「纖維化」的新靶點
為了解決難題,科學家將目光鎖定在一個細胞內的酵素:磷酸二酯酶 4B(PDE4B)。
為什麼鎖定它?讓我們看看它的「雙重作用」機制:
- 關鍵位置: PDE4B 同時存在於免疫細胞(與發炎有關)與纖維母細胞(與纖維化有關)當中。
- 作用機制: PDE4B 的主要工作是降解細胞內一種叫 cAMP(環磷酸腺苷) 的訊號分子。cAMP 可以被視為細胞內的「穩定信號」。
- 雙重抑制: 當我們使用藥物抑制了 PDE4B 的活性,細胞內的 cAMP 就不會被分解,濃度會隨之升高。高濃度的 cAMP 能穩定免疫細胞和纖維母細胞,同時產生抗發炎與抗纖維化的雙重效應。
簡單來說,鎖定並抑制 PDE4B,就像是同時抑制了免疫風暴與纖維化的工程,有望從雙從抑制打擊這個惡性循環。
全球臨床試驗帶來的新希望
近十年來,全球在肺纖維化領域投入了大量的臨床試驗,我們相信,在科學家逐步破解肺纖維化惡性循環的複雜難題後,期盼未來能為無數患者爭取到更安全、健康的生活與未來。
最後,我們必須再次提醒,特發性肺纖維化(IPF)與漸進性肺纖維化(PPF)是極具破壞性、且不可逆的疾病。面對這個比癌症更致命的對手,雖然現有的治療手段能延緩惡化,但無法逆轉已經形成的肺部疤痕組織,因此「早期診斷、早期治療」仍是對抗肺纖維化最重要的黃金時刻。

發表意見

討論功能關閉中。
- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《蛋白質來源怎麼選?動物性和植物性有差嗎?完整比較看這裡》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接
怕得肌少症,蛋白質該吃肉還是吃豆?本文從「必需胺基酸」解析兩者差異。動物蛋白增肌效果佳;植物蛋白採多樣化攝取也很健康!一文掌握優缺點與聰明吃法。
老化後大家很怕肌少症,怕會失去足夠的肌肉質量與肌肉力氣,導致身體機能變差。於是,為了維持足夠的肌肉質量,我們參加了愈來愈多健身房課程,也認真補充含有蛋白質食物。
這時候你可能會好奇,如果從不同管道攝取蛋白質,結果會有不同嗎?說到要補充體力,最直觀的就是吃肉不是嗎?畢竟,我們很難想像,吃豆腐和吃牛排對補充蛋白質的效果一樣好吧!那麼實際上,動物性來源的蛋白質,真的就會贏過植物性的蛋白質嗎?
要回答這個問題,我們或許還是要回歸到一些基本的蛋白質的合成與分解來做討論。
必需胺基酸
每次你吃膠原蛋白補充劑的時候,是不是以為膠原蛋白會直接從腸胃道跑到臉部,讓臉變得軟嫩Q彈好年輕呢?
可惜事情不是這樣的。我們攝取蛋白質後,會在體內分解更小的分子,也就是不同的胺基酸。自然界有超過三百種胺基酸,而我們的身體內,需要的共有二十種。胺基酸就像是不同模樣的磚塊,每當身體需要建構蛋白質時,會利用這些不同的胺基酸元件,這個胺基酸拿一塊,那個胺基酸用兩塊,這樣堆堆疊疊來建構出不同的立體構造蛋白質。
所以,當我們攝取了蛋白質,都是先進到腸胃道經過消化吸收,替身體累積一些不同的胺基酸原料,以便身體利用。
在這二十種體內所需的氨基酸裡,有些是身體可以自行製作的,但其中有九種是身體做不出來,僅能靠從食物攝取的。我們把這九種身體做不出來,只能靠吃進來的胺基酸叫做「必需胺基酸」。
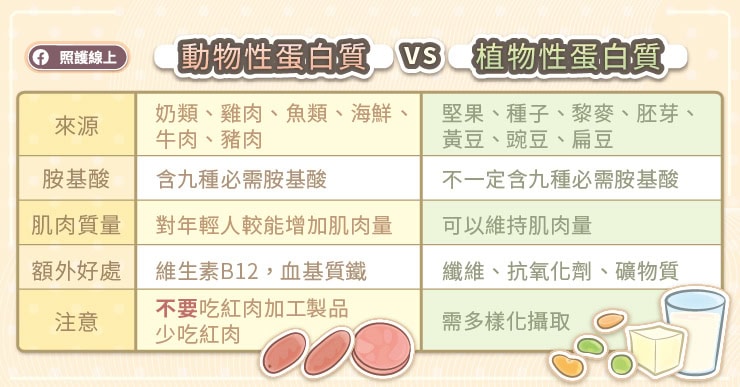
所以,當我們思考動物性蛋白質或植物性蛋白質哪個來源比較好的時候,我們可以先看看,哪一種蛋白質會提供我們足量的「必需胺基酸」呢?
超級比一比
從奶類、豬肉、牛肉、雞蛋、魚類海鮮、雞肉等來源攝取的動物性蛋白質,會被稱為「完整的蛋白質來源」,因為這些來源可以提供「所有的必需胺基酸」,讓身體獲取足量的胺基酸小磚塊原料,可以用來建構各種所需的蛋白質。
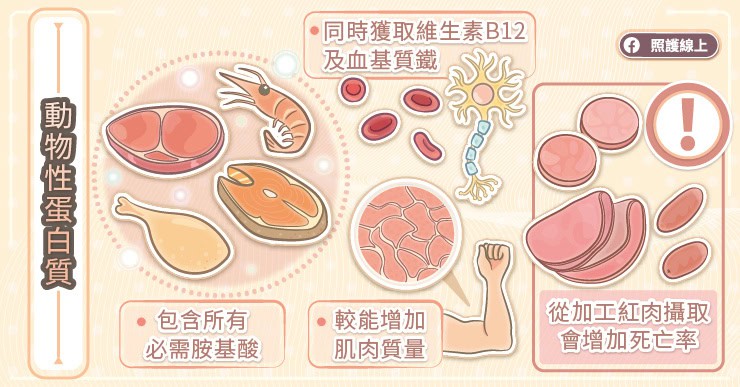
那植物性蛋白質呢?我們可以從堅果、種子、全榖類、豆類(黃豆、豌豆、扁豆)等食物攝取到植物性蛋白質。其中,黃豆和豌豆屬於完整的蛋白質來源,裡面含有九種必需胺基酸,但其他大部分的植物性來源蛋白質沒辦法提供完整的九種必需胺基酸。
不過,這並不是代表說「攝取植物性蛋白質是不夠的」,而是你可能要多方面地攝取,才能獲取到足量的九種必需胺基酸。例如,白吐司的離胺酸lysine含量極少,你可能要配合吃些花生等堅果類的食物,才能在這一餐獲取到足量的離胺酸。記得,如果從植物性來源攝取蛋白質,務必要採取多樣化的攝取方式,不能吃孤項,才能獲取到足夠的必需氨基酸。
動物性蛋白質的好處
除了動物性蛋白質可以提供完整的必需胺基酸之外,動物性蛋白質可能還是比較幫助人維持肌肉的質量。
根據2021年的一份綜合分析研究,動物性蛋白質和植物性蛋白質都會幫人「長肉」,維持住肌肉的質量,但動物性蛋白質能更持續性地保住肌肉質量,比較明顯能看到每單位的肌肉上升。尤其在小於五十歲(年紀輕一點)的成人身上,補充動物性蛋白質的「長肉」好處更明顯。然而,在肌力上面,就沒有看到補充動物性蛋白質與植物性蛋白質的差別。也就是說,雖然肌肉質量變多了,但不代表肌力就同時上升。
從動物性來源攝取蛋白質時,我們還同時會獲取到維生素B12以及血基質鐵(heme iron)。同樣地,我們身體無法自行製作維生素B12,而B12對維持神經功能和DNA製作等都非常重要。補充足夠才不至於導致不可逆的神經病變。
延伸閱讀:焦慮、容易被激怒? – 缺乏維生素B12(懶人包)
動物性蛋白質的壞處
雖然動物性蛋白質可以維持肌肉質量,也能提供完整的胺基酸需求,但你可能也聽過,攝取紅肉或是紅肉加工製品,會增加一個人罹患中風、心肌梗塞、糖尿病等的機會。
一份追蹤超過12萬人20年的研究報告指出,每天多攝取一份紅肉,也就是約掌心大小的紅肉,死於心血管疾病的機率就高13%。若攝取的為加工紅肉,情況更糟,每天只要多吃一條熱狗,或兩片培根,也就是約半份的加工紅肉量,死於心血管疾病的機率提高20%。相對來說,若控制一天的紅肉攝取量於半份以下,就能減少心血管疾病的發作機率。
這個結果並不讓人訝異。畢竟,紅肉裡含有大量的飽和脂肪,而萬一要變成香腸、火腿、肉鬆、肉乾等好吃邪惡的紅肉加工製品時,又會再添加更多的鹽、糖、脂肪、與眾多添加物,在在傷害我們的健康。
如果你喜歡從動物性來源攝取蛋白質,還是要注意,可以從奶類、不帶皮雞肉、魚類、海鮮等處攝取蛋白質。少吃點紅肉吧,不僅降低心血管疾病的機率,對地球也比較友善。
想要高蛋白,除了總量,更要重視來源
植物性蛋白質的好處
能提供九種必需胺基酸的植物性蛋白質來源包括了黃豆、豌豆、奇亞籽、蕎麥、黎麥,屬於完整蛋白質。不過,如果想要從植物性來源完整攝取到必需胺基酸的話,最好的策略還是多樣化的攝取。
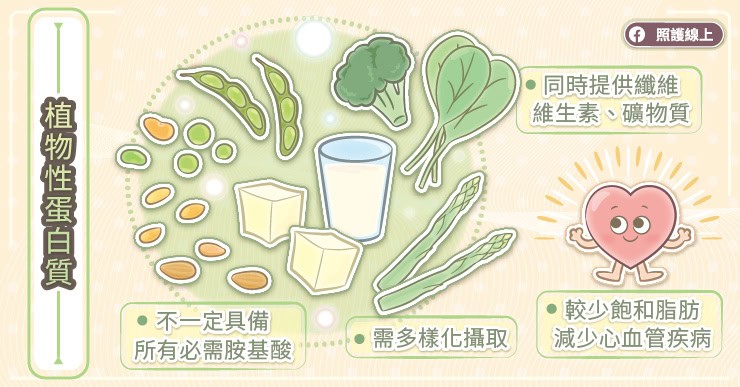
雖然從研究看起來,植物性蛋白質似乎比較不能確保我們的肌肉質量,但我們吃東西不是只為了蛋白質一種成分,植物性蛋白質的來源同時也提供了纖維、天然抗氧化劑、維生素、礦物質等眾多重要的營養成分,而且裡面含有較少飽和脂肪,較容易控制膽固醇和體重,較不會引發心血管疾病,也是非常棒的營養來源呢。
均衡選擇,減少加工
每種食物來源都有其好處與壞處,平日飲食還是要多樣化選擇,並減少繁複的烹調方式,減少額外添加物,盡量以新鮮食材製作並簡化食物口味,才能讓我們吃的健康開心。
發表意見

討論功能關閉中。