文/黃正球,美國貝勒醫學院發育生物學博士,研究領域為瘙癢與疼痛的神經機制,目前於聖路易斯華盛頓大學進行博士後研究。

從看到驗孕棒上出現那兩條線的興奮,到從超音波上看見他模糊的輪廓、聽見他噗通心跳的感動;從一起佈置嬰兒房、牆壁要粉刷哪種顏色的期待,到在產房經歷陣痛分娩的磨難,第一次聽見他的哭聲、握住小手時所流下的淚水⋯ ⋯ 迎接新生命的到來,是大多數已婚夫妻引領翹首的希望,而從兩人世界升級成尿布奶瓶隨身,也是沉重卻甜蜜的負擔。
然而,新生命這份禮物,卻不是每對配偶都能輕易獲得的。由於晚婚錯過生育的黃金期、工作壓力、生活作息不正常,以及自然環境的惡化種種因素,國人不孕症的比例據衛生福利部的統計,大約在 10~15% 左右,也就是說每 7~10對配偶就會有 1 對經歷不孕的困擾!
人工生殖技術
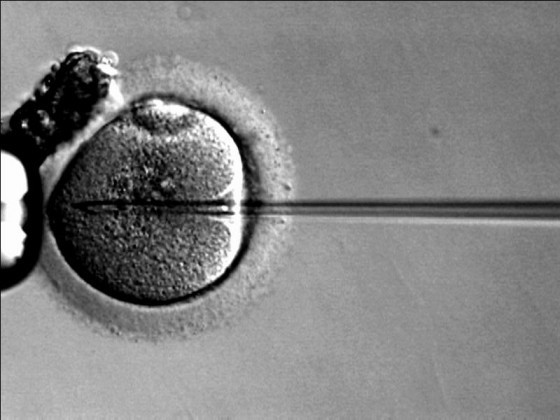
不孕症的定義是「一對夫妻在無避孕情況下,經過一年正常性生活,仍無法成功懷孕」。不孕症的原因很多,男女雙方的身心因素皆可能造成不孕,比率大約是一半一半。由於人工生殖技術(Assisted Reproduction Technology)的發展,很多的不孕症配偶都有機會使用自體精卵,享受弄璋、弄瓦之喜。目前最常用的人工生殖技術,分為人工授精(Artificial Insemination)和試管嬰兒(In Vitro Fertilization)兩類。人工授精是透過促排卵藥物或針劑,增加卵巢中一次成熟的濾泡數目,經由正常性交或子宮內輸精,達到提高懷孕機率的方式。而試管嬰兒的手續則較為複雜,主要也是先透過針劑誘導排卵,提高成熟濾泡數目,經由施行陰道內視鏡配合超音波(麻醉手術),取出成熟濾泡中的內容物(通常有一顆成熟的卵子細胞),再將健康的卵子與篩選過的健康精子放在培養皿內,透過受精產生胚胎,經過3~5 天的體外培養後,選擇發育成功的胚胎,以細管植入子宮內著床。從療程開始到知道是否懷孕,一次人工授精週期大約是3~4 週,試管嬰兒則可能長達 6~8 週。在臺灣,一次人工授精的自費費用大概是 2~3 萬元(在美國是 2 千 5 百~ 3 千美金),而試管嬰兒則是 10~12 萬元(在美國平均是 1 萬 2 千~ 1 萬 5 千美金)。可觀花費造成的經濟負擔、連續好幾天在肚皮上施打誘導排卵針劑造成的不適,再加上頻繁請假就診與擔心受孕失敗重來的壓力,讓不孕症夫妻持續在「既期待又怕受傷害」的狀態下循環 ⋯ ⋯
新興技術帶來生育光輝?

然而一家位於美國麻州的生技公司 OvaScience,大膽地向世人宣告他們有更進一步治療不孕症與降低治療次數的驚人進展,於 2014 年開始,該公司在加拿大、土耳其以及杜拜等地,提供了號稱能有效增加試管嬰兒成功率的 AUGMENT 療程(作者暫譯:增好孕)。從第一位 AUGMENT 寶寶──讚恩.羅傑尼(Zain Rajani)於去年 4 月在多倫多健康出生後,至去年 11 月為止已有 17 位 AUGMENT 寶寶相繼誕生於世,且會在未來一年內持續增加(據OvaScience 稱,使用該療法的不孕夫妻已超過兩百對)。巴拿馬與西班牙的不孕治療中心於去年底開始提供 AUGMENT,而日本和英國的生殖診所也在蠢蠢欲動。
究竟 OvaScience 所提供的 AUGMENT 療程是什麼先進技術? 其背後的科學原理又是如何呢?
先讓我們回到 1990 年代末期。由於「初級卵母細胞(Primary Oocyte)無法進行有絲分裂,所以女性體內的卵細胞數在出生後即是固定的」這個鐵律,那時有一派生殖學家提出卵細胞中的粒線體衰老,是造成卵子品質與女性的「受孕/ 活產率」隨年齡增長而大幅下降的原因之一。而當時這派學說的領軍人物賈克.柯恩(Jacques Cohen),大膽嘗試將健康婦女卵子裡的細胞質(包含粒線體)打進不孕婦女的卵子內作為能量補充,再經過試管嬰兒的一般流程,成功地讓 30 位不孕婦人中的 13 位受孕,但這項技術稍後卻因為涉及三方親源(3-Parent In Vitro Fertilization)的爭議而被禁止,成功的樣本數也停在雙位數。
而 OvaScience 推出的 AUGMENT 則是利用微創手術,採集女性自體卵巢皮質中的卵源幹細胞(Oogonial Stem Cell),從這些稀有的細胞中選萃粒線體,再將粒線體與單隻精蟲混合,以顯微注射的手段同時注入患者較不健康的卵子內,以提供其受精與之後胚胎發育所需的能量。根據與該公司合作的不孕診所 2015 年初在國際醫學期刊 JFIV Reprod Med Genet 上發表的論文,AUGMENT 療法已讓 93 位中的 20 位,曾經接受過 2~4 次試管嬰兒療程失敗的婦女成功受孕或待產。OvaScience 並發下豪語,將於近期內運用其採集卵源幹細胞的技術,以自體移植或體外培養卵子的方式,提供不孕症婦女更多的治療選擇。

等等!剛剛不是才說卵細胞數在出生後即是固定的,哪來的卵源幹細胞,還可以進一步產生卵子啊?這個問題,同時也是眾多發育生物學家及生殖學家,對 OvaScience 創辦人強納生. 提利(Jonathan Tilly)一直持續提出的疑慮。提利於 2004 年在成年小鼠卵巢中發現卵源幹細胞,2012 年進一步以 DDX4 蛋白為標記,從人體卵巢皮質中純化卵源幹細胞且成功培養出卵子,但相關專家們無法重複提利實驗室的研究結果,對提利大加撻伐,而且也對 OvaScience 不分享 DDX4 專一抗體,以便重現實驗結果的行為提出質疑。關於種種指控,OvaScience 的總裁亞瑟. 才納柏斯(Authur Tzianabos)只輕描淡寫地說:「人們對於這種典範轉換(Paradigm-Shifting)的成果,總是接受地特別慢。」
美國法規尚未通過施行
值得注意的是,即便美國食物藥品管理局以科學證據、臨床試驗樣本不足為由,迄今未通過任何 OvaScience 所提供的不孕療法在美施行,大多數的投資分析師卻對 OvaScience 的前景看好,畢竟人工生殖診所使用新式療法的規範在各國有鬆有嚴,而AUGMENT 雖然一次療程基本要價得2 萬5 千美金,全球卻仍有許多嘗試過不孕療程卻屢敗屢戰的夫妻, 指盼著送子鳥大駕光臨的一日。由於 AUGMENT 的療效真偽仍難斷定,建議在臺灣的朋友們,在看到這樣讓人心動的技術宣傳而打算花大錢跨海求子之前,還是先跟信任的婦產科醫師討論過後再下決定吧!
〈本文選自《科學月刊》2016年3月號〉
延伸閱讀:
什麼?!你還不知道《科學月刊》,我們46歲囉!
入不惑之年還是可以當個科青








































