- 作者 / 照護線上編輯部
- 本文轉載自 Care Online 照護線上《連假旅遊,血糖易失控,控糖專家圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

每逢連假,大家都會很開心,但是在連假期間,糖友的血糖經常會變得不太穩定。
中和班廷謝安慈診所院長謝安慈醫師指出,大家常常在連假出遊,而外出遊玩的時候,飲食的時間、種類、份量往往很難控制。平常在家,我們可以控制飲食,但是在外地吃外食的時候,可能會太油、太甜,而且很多地方都有一些相當吸引人的特色小吃,所以會讓血糖非常難控制。

另外,平常大家可能有規律運動的習慣,可是在連假期間,無論是出遊、還是在家,常常會缺少了運動,使得連假期間,血糖很容易失控。
「曾經有一位中年男性病人,平時血糖都控制得很好,糖化血色素約 6 點多,空腹血糖也能夠達標。可是一個長假回來,血糖整個都失控了!」謝安慈醫師回憶,「一問之下,原來是吃東西造成的。因為過年期間有人送了他一盒花生糖,他每天坐在家裡邊看電視、邊吃花生糖,很快就把一整盒花生糖全部吃光,所以在回診檢查時,糖化血色素就從平常的 6 點多 %,直接飆升到 9 點多 %!」
謝安慈醫師叮嚀,千萬不要認為平時血糖控制得很好,假日就可以放鬆,每逢假日,只要一不留意,血糖便可能飆到非常的高!
餐前餐後,血糖都要照顧好
血糖的起起伏伏與很多因素有關,例如飲食、運動、藥物、胰島素等。
餐前血糖通常跟胰島素的敏感性有關,也就是胰島素的降糖能力有關。第二型糖尿病的發生原因,最重要就是胰島素的降糖能力降低,所以餐前血糖往往會變差。謝安慈醫師分析,餐後血糖跟胰臟分泌胰島素的能力有關,也就是說,當胰島素分泌不足的時候,餐後血糖比較容易超標。
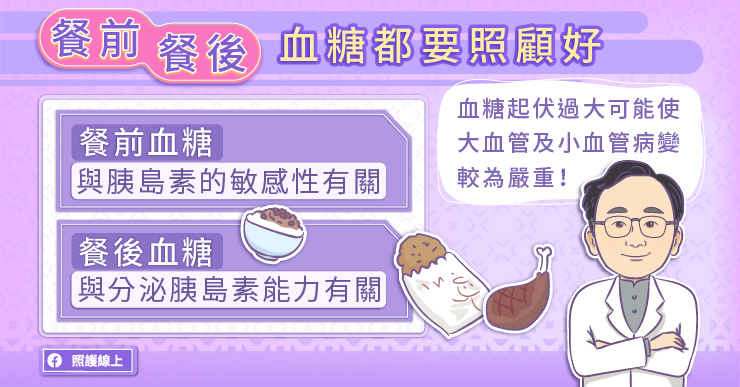
「過去大家都比較重視餐前血糖,但是餐後血糖跟餐前血糖同樣重要,」謝安慈醫師說,「從我們過去的研究看起來,餐後血糖對於糖尿病所造成的各種大血管、小血管的併發症,都非常重要。此外,如果餐後血糖沒有控制好,使得餐後血糖與餐前血糖的起伏過大,可能導致較嚴重的糖尿病併發症。
謝安慈醫師說,目前會建議患者使用「配對式血糖量測」,就是餐前血糖加上餐後血糖,患者可以在星期一測早餐前跟早餐後兩小時的血糖,星期二測午餐前跟午餐後的兩小時的血糖,星期三測晚餐前跟晚餐後兩小時的血糖,藉著輪流的方式,一天只需要測兩次,不過長期下來,對於一整天的血糖都有數據可以參考,有助於調整飲食或藥物。
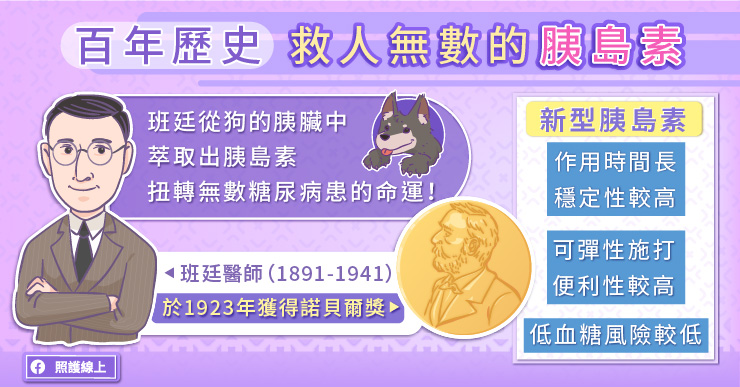
百年歷史,救人無數的胰島素
當胰臟功能逐漸退化,而無法分泌足夠的胰島素時,患者便需要補充胰島素。在尚未發現胰島素的年代,糖尿病是必死無疑的疾病,患者會快速消瘦,然後在短時間內過世。謝安慈醫師說,一百年前加拿大醫師班廷(Frederick Banting,1891-1941)從狗的胰臟中萃取出胰島素,在替患者注射之後,成功改善了血糖。此後,胰島素被迅速應用於臨床治療,扭轉了無數糖尿病患的命運。班廷醫師於 1923 年獲頒諾貝爾獎,而班廷醫師的生日 11 月 14 日也被訂為「世界糖尿病日」。
謝安慈醫師說,胰島素是目前所知道降糖能力最好的藥物,能夠存在 100 年,代表它非常有效且實用。經過多年的發展,目前已有不同類型的胰島素,包括速效型胰島素、短效型胰島素、長效型胰島素、以及預混合型胰島素。
謝安慈醫師解釋,長效型胰島素可用於控制一整天的血糖,速效型胰島素可用來控制餐後血糖,而預混型胰島素包含了長效型胰島素與速效型胰島素,所以除了能夠長時間控制血糖,同時能夠控制餐後血糖。
一般而言如果需要控制一整天的血糖與餐後的血糖,糖友可能需要打一針長效型胰島素,搭配三餐的短效型或速效型胰島素。倘若使用預混型胰島素,可以減少注射次數,提升便利性。新型胰島素的穩定性較高,發生低血糖的機會也較低。
「在連假出遊期間最常發生的問題就是飲食的時間沒辦法固定,可能在兩個景點之間的車程較長,而錯過了吃飯時間,或者是餐點的份量較多,對於一些注射胰島素的病人來講,就會非常的困擾,因為可能沒有辦法準時注射胰島素,或注射的胰島素無法應付一次大餐,使得餐後血糖飆高。」謝安慈醫師說,「目前已有一些新型的預混型胰島素,大概可以解決這樣的問題,因為可以在吃大餐前注射,或隨著我們生活狀況變化,彈性調整注射的時間。」
貼心小提醒
謝安慈醫師說,大部分的口服血糖藥可以跟胰島素合併使用,胰島素是降糖能力很好的藥物,藉助一些口服藥的幫忙,可以預防一些糖尿病併發症的發生,所以使用口服血糖藥搭配胰島素,應該是目前比較適合的治療方式。
控糖時,除了關心飯前血糖,也要關心飯後血糖,做好飲食控制、規律運動、按時服藥與補充胰島素,幫助糖化血色素達標。
連假期間,若是出遊、聚餐,作息及飲食可能較不固定,務必多加留意,讓血糖穩定不失控。
- 本文轉載自 Care Online 照護線上《連假旅遊,血糖易失控,控糖專家圖文解說》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接




































