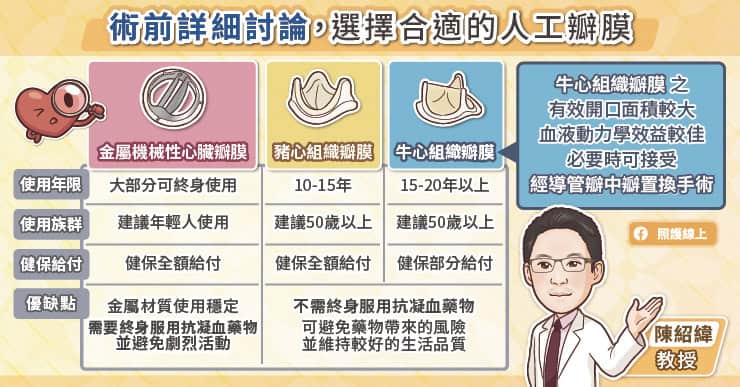
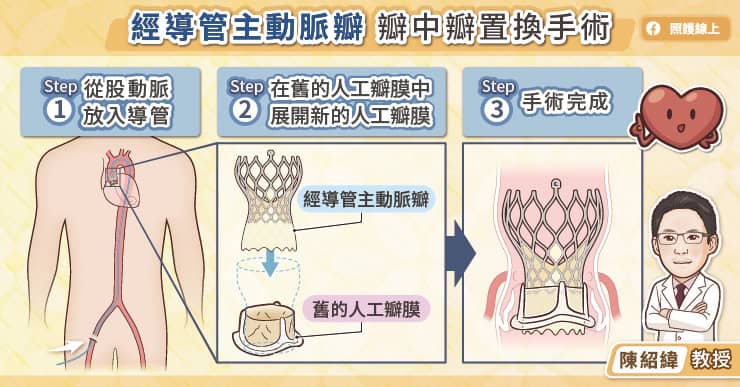
- 作者/桑迪普.裘哈爾(Sandeep Jauhar);譯者/陳信宏
編按:美國外科醫生吉本(John Heysham Gibbon),由於構想出「心肺機」而聞名於世,他對於體外循環的研究成果更是徹底改變了二十世紀的外科手術,但其實年輕時的他並不是那麼堅定地想當醫生。就讓我們一起來看看他的研究之路!
吉本在費城傑佛遜醫學院的第一年課程要結束時,曾考慮放棄醫學而成為一名作家,因為寫作是他就讀普林斯頓大學期間一直懷抱於心中的熱情。
吉本的父親是個很實際的人,建議他取得醫學學位,原因是他不會「拿到學位就導致文筆變差」(這種忠告聽起來很熟悉)。於是,吉本堅持了下來,而在三年後的 1927 年取得醫學博士學位。
體外循環,真有可能?
他在波士頓城市醫院實習的時候,開始思索「體外循環」的概念。
一天晚上,他的研究導師愛德華.邱吉爾(Edward Churchill)交代他監控一名命在旦夕的年輕女子,原因是那名女子接受了普通的膽囊手術後,出現了巨大的肺部血塊。
愛德華知道,如果進行肺動脈血栓去除手術(pulmonary embolectomy),也就是切開充滿血的肺動脈取出血塊,幾乎可以確定必然會造成致命性的出血。不過,隔離心臟以避免失血也不可行;沒有氧氣供給,大腦在短短幾分鐘內就會遭受永久傷害。
肺動脈血栓去除手術是由德國外科醫師特倫德倫堡(Friedrich Trendelenburg)在 1908 年所發明的,但他的病患都沒有存活下來。「我們在診所進行了十二次這種手術。」他在 1912 年時如此感嘆,「我的助手進行的次數比我還多,但沒有一次成功。」
與特倫德倫堡同時代的瑞典外科醫師奈斯特隆(Gunnar Nyström)注意到這項可怕的死亡率,指出:「我們的準則是,只有在人力可以判斷的範圍內,認定病患已完全沒有活命機會,才會施行手術。」
面對這種外科手術上的兩難,愛德華因此猶豫不決。血塊也許會自行溶解,也有可能碎裂而流入較小的動脈分支。說不定肺部其他區域的通氣量會出現補償性的增加。他指示吉本,在病患的狀況惡化至極度虛弱、瀕臨死亡的時候通知他,因為屆時他就有充分的理由可以進行這種孤注一擲的手術。
第二天一早,隨著病患因血壓遽降而變得毫無知覺,吉本通知了愛德華。那名女子隨即被推往手術室,卻在手術檯上斷氣。
吉本雖是個不苟言笑的研究者,用起移液滴管比與人相處還要自在,但他卻為了那名年輕女子落淚。同時,她的死也令他靈光乍現。
他曾在 1970 年時提到:
「在那個漫長的夜晚,無能為力地看著那名病患掙扎活命,血液的顏色卻越來越深,靜脈也逐漸擴張,我因此自然而然地想到,如果能從病患腫脹的靜脈中持續取出部分藍色血液,為其注入氧氣,並讓其中的二氧化碳逸出,再把這些恢復紅色的血液持續注入病患的動脈,那麼我們說不定能救回她的性命。這麼一來,我們即可繞過造成阻礙的血栓,而在病患的體外分攤心臟與肺臟的部分工作。」
靈光乍現之後,投入一切心力進行研究

基本上,吉本與他的助理(也是他的妻子)瑪麗.霍普金森(Mary Hopkinson)可說是將他們接下來的職涯完全投入於這項目標。吉本所有的指導者都勸阻他,認為他的大志應當用來追求風險較低的計畫。愛德華也不看好吉本提議的研究。
那時候的醫學院和現在一樣,都不贊同為了宏大的理念而投注大量時間與金錢的做法。在一個不發表論文就完蛋的世界裡,你必須讓自己的名字經常出現在頂尖期刊上。
吉本的指導者建議他聚焦於迭代問題,這種問題的解決方法也許會調整既有的典範,但不會試圖取代。不過吉本異常頑固,就算以醫療科學家而言也是如此。他不顧一切繼續前進的結果,是將三十年的學術生涯投注於一個重大構想,而這個構想也永久改變了醫學。
研發心肺機,需解決的是工程問題
吉本面對的是個工程問題:如何從體內抽出血液,輸送到一個由金屬與塑膠製成的機器裡充氧,又不至於形成血塊,然後再把這些血液在不產生氣泡的情況下打回體內,以便滋養維生器官。
為了解決這個問題,他需要動物。

初期的實驗對象都是流浪貓,是他和瑪麗用鮪魚及粗麻布袋從波士頓街道抓來的。因為實驗需要幾個小時準備,所以都得一大早就到實驗室。
他們會麻醉一隻貓、切開牠的氣管,再把牠連接於一部人工呼吸器。到了下午三點左右,他們就會開始進行主要步驟:抽出那隻貓的血液,在心臟停止跳動的期間讓那些血液循環至一部機器,再打回牠的體內以維持生命。
經過多次試誤後,他們終於確認採取這樣的架構:
- 藉著阻斷主靜脈與主動脈,把心臟隔離於循環系統外,再以每分鐘約 175 毫升的速率,從頭部的一條靜脈抽血。
- 接著,讓這些血液在接近純氧的環境下,縷縷流過一只旋轉著的金屬圓筒,好讓血液藉由擴散作用吸收氧氣並排除二氧化碳。
- 最後在圓筒底部將這些血液收集起來並加溫後,透過吉本在醫院附近一家二手商店用幾美元買來的一部空氣泵,輸回貓腿上的一條動脈。
瑪麗後來指出:「只要我們覺得那隻貓承受得了,或裝置沒有出問題,我們就會繼續用止血鉗完全夾住肺動脈,可是會出錯的東西實在是多得數不清。」
如同吉本所描述的,他們的機器由「金屬、玻璃、電動馬達、水槽、電動開關、電磁鐵等等組裝而成⋯⋯整個看起來就像某種複雜過頭的荒謬機器」。這部機器經過無數次的改進,最後發展到和平臺鋼琴一樣大。雖然它看起來不怎麼優雅,卻的確有效。
到了 1930 年代末期,吉本已能為貓狗維持生命達數小時之久,而且最重要的是,還能讓那些動物在機器關閉後重新恢復心肺功能。1939 年,吉本在一篇論文中發表他的研究成果,標題為〈在實驗性閉塞肺動脈期間維持實驗對象的生命,並使其於事後存活下來〉。
他後來寫道:
「我永遠不會忘記那一天,我們將止血鉗徹底夾緊,完全阻塞肺動脈,在體外血液迴路的運作下,維持動物的血壓穩定不變。太太和我張臂互擁,在實驗室裡手舞足蹈,一面歡笑,一面高聲叫好。」
接著又指出:
「知道現在世界各地每天都有(心臟)手術進行,雖然令我和其他人深感滿足,但在我人生中,卻沒有別的事物比得上那天,和瑪麗在麻州總醫院那幢老布芬奇大樓實驗室裡共舞帶來的狂喜和欣悅。」
不過,人類比貓咪大得多;人類的血量約是貓的八倍。於是,吉本開始思考要怎麼修改他的機器好供人類使用。
戰爭結束後,重返研究崗位
他的研究一度中斷,原因是他在 1941 至 1945 年間受徵召,前往太平洋戰場擔任外科創傷醫師。

戰爭結束後,吉本回到他的研究計畫,但這時仍有不少重大問題需要解決。
- 血球會被幫浦打碎,蛋白質、纖維蛋白、脂肪與氣體粒子會對維生器官造成傷害。
- 當然,他也必須以更大的機器處理人類更多的血量,不再是汽水罐,而是牛奶桶。
為了解決這些問題,吉本向 IBM 公司求助,剛好該公司的董事長湯瑪斯.華生(Thomas Watson)是他一名學生的岳父。在 IBM 工程師的協助下,吉本改良了機器:增設濾網以過濾血塊、加大充氧器,並納入特殊的滾軸式幫浦。
第二次世界大戰後,從事這類研究的時機已然成熟,當時不論是電腦、核子科技與太空探索等領域,都陸續展開大規模的公私計畫。吉本的團隊善用這個政治環境,將 30 億年的演化成果壓縮在 20 年的人類高度努力中。
到了 1950 年代初期,他的動物實驗已將死亡率從 80% 降到 12%,因此吉本認為,把他設計的這部機器試用在人類身上的時機已然來臨。
- 下篇《和死神爭時間,心肺機讓「開心手術」成為可能——《心臟的故事》》,帶大家來了解,心肺機在實務上操作的故事。