- 作者/照護線上編輯部
- 本文轉載自 Care Online 照護線上《平時沒感覺、一破就要命的腹主動脈瘤,醫師圖文詳解》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔

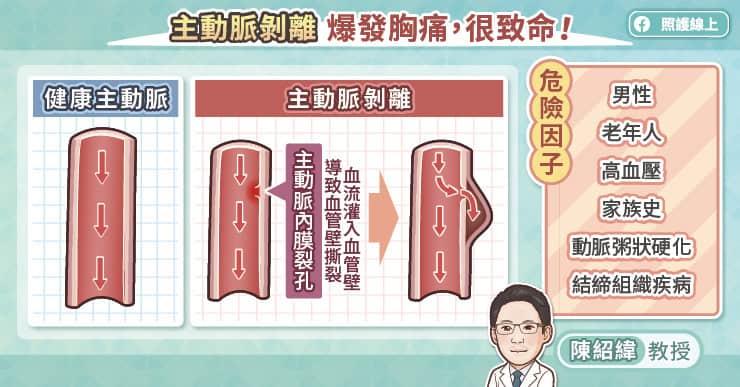
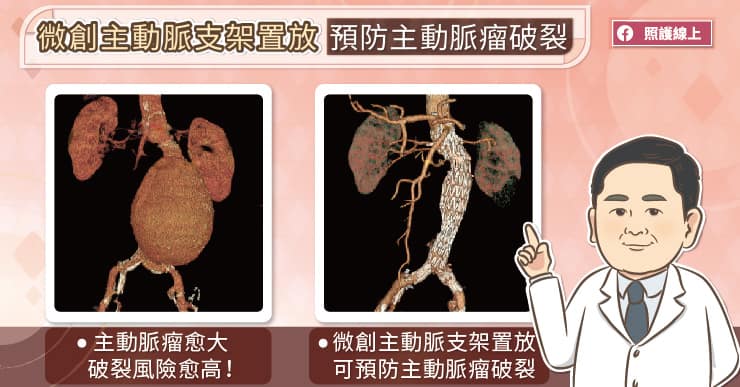
主動脈瘤是主動脈出現異常膨大,當膨大部位的直徑超過正常主動脈直徑的 1.5 倍以上,就稱為「主動脈瘤」。國立臺灣大學醫學院附設醫院心臟血管外科吳毅暉醫師指出,主動脈瘤就像氣球一樣,越大越容易破裂;而主動脈瘤一旦破裂了,會導致大量出血,是極度危險的急症。
根據統計,腹主動脈瘤破裂時,大約只有一半的患者能在還有生命跡象時抵達醫院,抵達醫院後,大約有一半的患者無法撐過手術而死亡!
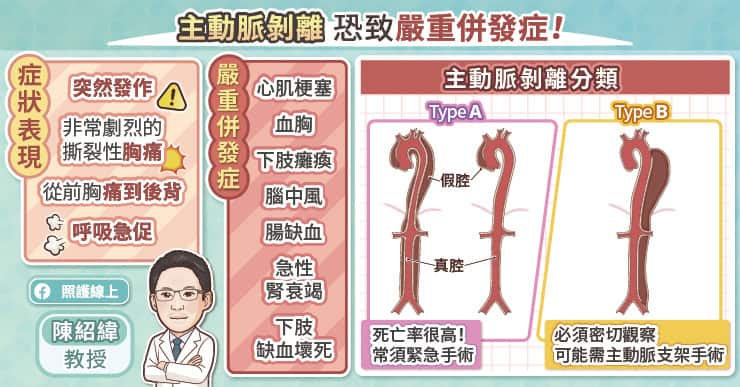
主動脈瘤是如此致命,卻往往沒有明顯徵兆。吳毅暉醫師說,主動脈位於人體深處,摸不到也看不見,在醫院看到大部分的患者在主動脈瘤破裂前並沒有異常的感覺。只有少部分的患者有症狀,通常是因為主動脈瘤太大而壓迫到附近的臟器,例如胸主動脈瘤壓迫到返喉神經,因此影響了聲帶的功能,導致聲音沙啞,但是一般人通常不會把聲音沙啞跟主動脈瘤聯想在一起,所以非常容易忽略其嚴重性。
主動脈瘤型態不同,破裂風險也不同
吳毅暉醫師分析,主動脈瘤根據型態可以區分成梭狀 (fusiform) 及球囊狀 (saccular)。
梭狀主動脈瘤,呈現左右對稱的膨大,是常見的退化性主動脈瘤;球囊狀主動脈瘤是在血管的局部向外膨出,是所謂「不典型的主動脈瘤」,形成原因可能是感染、創傷,或是在手術的接合處產生的假性動脈瘤。
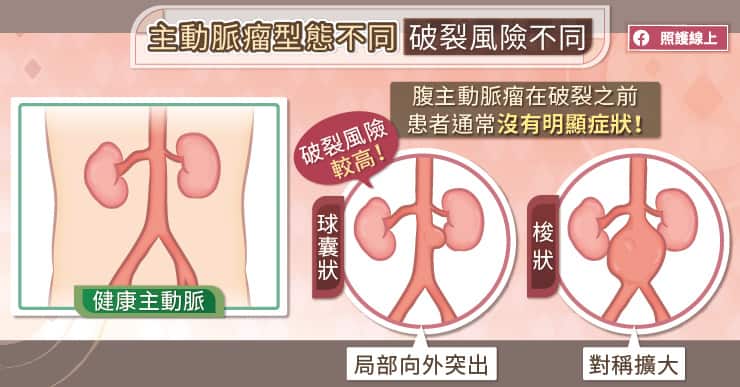
吳毅暉醫師說明:「我們會根據腹主動脈瘤的破裂風險高低來決定治療方式,比如梭狀腹主動脈瘤的直徑在 5 到 5.5 公分以下,破裂風險相對較低,大多會先採藥物治療;而球囊狀主動脈瘤破裂的風險較高,即使是尺寸較小,也會考慮介入治療。」
藥物的選擇方面,原則上是使用降血壓藥物,尤其是「乙型交感神經阻斷劑」,希望可以減少心跳次數、降低血壓及減少心臟的收縮張力。假使仍然無法降低足夠的血壓,則需合併使用其他的降血壓藥物來做輔助。
積極治療,預防主動脈瘤破裂
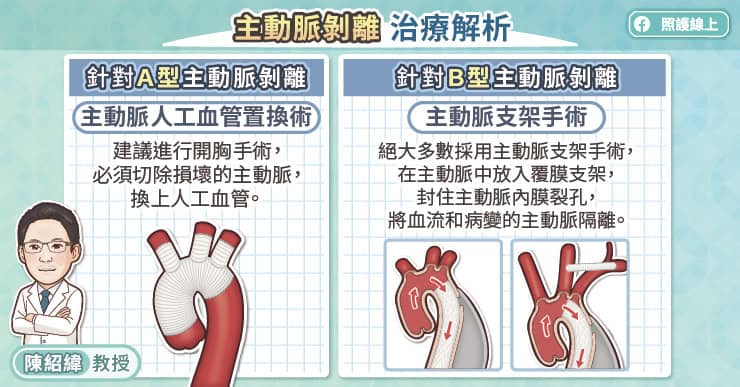
如果評估起來主動脈瘤破裂的風險較高,則會建議採用手術治療。傳統的開放式手術患者需要全身麻醉,醫師打開患者的腹腔,將腹主動脈瘤切掉,然後縫上人工血管;吳毅暉醫師說:「近 15、20 年越來越普及的『血管腔內覆膜支架置放手術』,是一個微創而且相對安全,也具有長期療效的治療方式。」
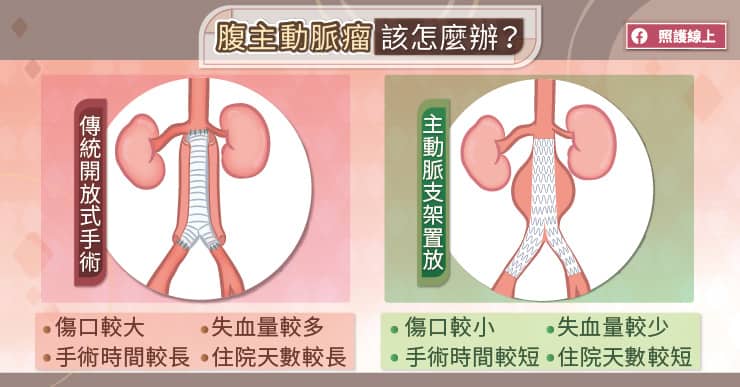
吳毅暉醫師解釋,主動脈支架置放手術的做法是從兩側腹股溝,把主動脈支架經由股動脈送入腹主動脈,利用X光確定位置後,將主動脈支架完整的釋放。如此一來,血液便會在主動脈支架內流動,不再衝擊主動脈瘤。術後患者的腹股溝只有很小的傷口。與傳統開放式手術相比較,傷口較小、失血量較少、手術時間也較短。
因為傷口很小,患者可在局部麻醉或半身麻醉下接受手術,且術後疼痛較少,復原速度快,吳毅暉醫師說:「主動脈支架置放手術後,患者可以早一點下床、進食,甚至在術後 2、3 天,只要狀況許可,就能恢復正常的日常活動。從多中心的臨床研究發現,主動脈支架置放手術後 30 天的致死率比傳統開放式手術少了三分之一,因此是目前治療腹主動脈瘤的主流方式。」
術前規劃是手術成功的關鍵
吳毅暉醫師說,主動脈支架置放是靠著支架的張力與主動脈壁間的摩擦力來固定,但因為血管壁的老化逐漸鬆弛,有時會出現支架位移、血液從支架縫隙內漏到瘤體等狀況,所以術後需要長期追蹤,以確定主動脈支架的穩定性。針對年輕的患者,一般會建議進行傳統開放式手術,做比較精確的縫合;至於年紀稍長的患者,因為通常還會伴有其他心血管疾病,可能無法承受傷口相對較大的開放式手術,因此使用主動脈支架置放術是比較合理的選擇。
過去,部分患者受到先天條件的限制,可能只有 40% 的患者符合解剖學的條件,能夠接受主動脈支架置放術;但隨著科技進步及更加多元的醫療器材發展,現在大約 70~80 % 的病人皆可有相對應的治療措施。吳毅暉醫師說:「從術前規劃、術中仰賴醫療團隊的專業經驗、合作無間、加上良好的術後照護以及長期的隨訪追蹤,我們可以確保病人的長期療效,並有效降低併發症發生的機會。」
吳毅暉醫師分享:「曾經有病患是在 89 歲時主動脈瘤破裂而接受主動脈支架置放手術,術後恢復順利,活到 90 幾歲高齡。也有患者在 70 幾歲接受手術,已經追蹤了 13、14 年,到現在都還可以打高爾夫球。也有相當年輕的患者,因為罹患結締組織疾病而產生全身性的動脈瘤,我們分階段進行,從升主動脈、主動脈弓、降主動脈、到腹主動脈,一步一步地進行修補與支架手術。這些都是現代醫療技術進步,讓大家看到的成果。」
需要接受腹主動脈瘤篩檢嗎?
吳毅暉醫師提醒,如果有主動脈瘤的病史,建議不要舉重物,因為舉重物可能讓血壓在短時間內從 120 mmHg 衝高到 180 mmHg,這短短幾秒內血壓突然地起伏,很容易衝擊主動脈瘤而造成破裂。
長期來說,血壓的控制非常重要,我們的心臟搏動每分鐘大約 70 下,一整天下來心臟跳動就超過 10 萬下,也就是說,主動脈瘤一天會被因為心臟跳動而被敲打超過 10 萬下,血壓分別為 120 mmHg 與 160 mmHg 的風險高低就有相當大的差別。
腹主動脈瘤的危險因子包括年齡大於 60 歲、男性、抽菸及家族病史等。吳毅暉醫師叮嚀,根據美國血管外科學會建議:65歲以上、曾經抽菸或有家族病史的男性及女性,建議應該至少要做過一次腹部超音波腹主動脈瘤篩檢,才能早期發現、早期治療,避免主動脈瘤破裂!掌握您的健康!
- 本文轉載自 Care Online 照護線上《平時沒感覺、一破就要命的腹主動脈瘤,醫師圖文詳解》,歡迎喜歡這篇文章的朋友訂閱支持 Care Online 喔
- 加入照護線上 LINE 官方帳號,健康資訊不漏接